原口小児科クリニックのご案内

・JR大森駅より
森ヶ崎行きバス(約10分)
北糀谷バス停下車(徒歩2分)
・JR蒲田駅東口より
森ヶ崎行きバス(約20分)
北糀谷バス停下車(徒歩2分)
| 医院名 |
|---|
| 医療法人社団 原口小児科クリニック |
| 院長 |
| 原口 道夫 |
| 住所 |
| 〒144-0032 東京都大田区北糀谷1-11-8 アルトT 1F |
| 診療科目 |
| 小児科・アレルギー科 |
| 電話番号 |
| 03-3742-1517 |
| 医療DX推進について |
| こちらをご確認ください |
| その他 |
| 匿名加工情報の作成と提供に関する公表 |
感染症情報
感染症で当院を受診された患者数
毎週更新します
2026年04月27日から05月02日までの患者数です。
| 麻しん(はしか) | 0 |
|---|---|
| 風しん | 0 |
| 水痘 | 1 |
| おたふくかぜ | 0 |
| リンゴ病 | 0 |
| 溶連菌感染症 | 3 |
| ヒトメタニューモウイルス | 1 |
| アデノウィルス | 1 |
|---|---|
| RSウィルス | 0 |
| 手足口病 | 0 |
| ヘルパンギーナ | 0 |
| 感染性胃腸炎 | 5 |
| 新型コロナウイルス | 1 |
| インフルエンザ | 0 |
院長からのコメント
薫る5月。一年で一番爽やかな季節ですが早くも夏日というところも見られます。ゴールデンウイークということでお出かけの方も多いかと思いますが
「はしか」の流行も見られ、くれぐれも注意して楽しい休日を過ごしていただきたいと思っております。
中東の戦争の影響もあっていろいろな物が不足して何でも高いですね。
小児科で処方するシロップ製剤を入れる容器が薬局に入ってこず、粉薬で処方するようにしています。今の世の中、戦争も感染症も地球レベルで影響がある時代ですね。どの業界も大変です。
新年度が始まって、特別な感染症の流行はないのですが、新しい環境に変わって、体調を崩したり、次々に新しい風邪のウイルスをもらってくる方が多く見られます。いろいろなウイルスの洗礼を受けて心配になる方も多いのですが、普通の風邪程度の症状を繰り返す程度なら今だけだと思っていただいて大丈夫です。必ず丈夫に育ってきます。
溶連菌が比較的よくみられます。気管支炎を起こす代表的なウイルスのヒトメタニューモウイルスも引き続きみられます。新型コロナウイルスの流行が見られる保育園もあります。
はしか(麻疹)は毎週お伝えしているように国内でも流行が拡大しており、感染力が強く、ワクチン以外に有効な予防策はありません。可能な限り、接種できる方はワクチンを受けていただくよう強く願っております。
感染症TOPICS
インフルエンザの経鼻ワクチン(フルミスト)について
2024/09/13
注射ではなく鼻に噴霧する生ワクチンのフルミストについてご紹介します。
海外では何年も前から使用されていたワクチンですが国内でも承認されて、今年度から第一三共が米国より輸入したワクチンを使用します。
注射によるワクチンではないのでもちろん痛くない、注射部位が腫れないというメリットはありますが有効性が高く、効果が長持ちするということでおすすめしたいと考えております。特にインフルエンザが心配な受験生の方にはおすすめです。
インフルエンザウイルスは鼻から侵入して鼻の粘膜で増殖します。経鼻ワクチンは鼻の粘膜でウイルスを防御する抗体(IgA抗体)をつくり感染を予防します。
ところが注射のワクチンでは血液の中に抗体(IgG抗体)をつくりますが、鼻の粘膜で感染防御に働く抗体(IgA抗体)はつくることができません。注射の不活化ワクチンは重症化を予防することは期待できても感染を予防するということでは基本的に難しいです。
フルミストは鼻に噴霧する生ワクチンです。生きたインフルエンザウイルスを鶏卵で培養し、うんと毒性を弱くしてワクチンをつくり、ウイルスの侵入経路である鼻の粘膜に直接噴霧します。生ワクチンは免疫をつくる力が強く、また効果が長く持続します。
現在のインフルエンザワクチンは不活化ワクチンで、死んだウイルスの免疫をつくるのに必要な部分だけを使用してワクチンが作られています。安全性は高いのですが予防効果は生ワクチンに比べると弱くなります。
このようなお話をすると生ワクチンは怖くないのか?という疑問が起こるかもしれません。生ワクチンは軽く病気にかからせて免疫をつくるのですがウイルスは弱毒化されていてインフルエンザという病気を起こすほど強くはないのです。せいぜい軽い鼻風邪程度で健康上問題はありません。
2歳から18歳までの人が対象で自治体の補助はなく、費用はかかりますが理論的にも合理的で予防効果が高く(80~90%)、長く続く、経鼻のインフルエンザの生ワクチン、フルミストはおすすめしたいと考えております。

バックナンバー一覧表
子宮頸がんワクチンについて
2022/06/13
子宮頸がんは95%以上がヒトパピローマウイルス(HPV)の持続感染が原因となって起こります。特殊なウイルスではなく、だれもが性交などによって感染することがあるごくありふれたウイルスです。多くは自然に排除されますが一部は癌化させ、子宮頸がんを発症させます。ワクチンによって予防が可能な癌です。
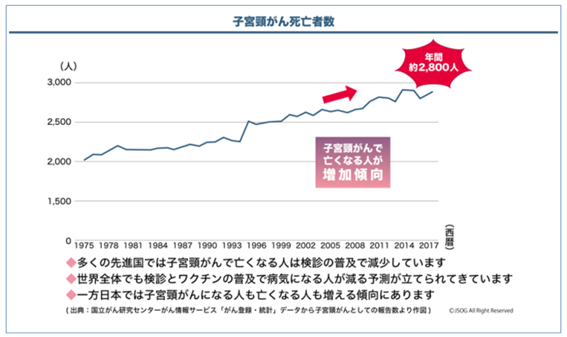
子宮頸がんの患者数は20歳代後半から急速に増え、40歳代でピークを迎えます。癌としては若い世代、特に子育て世代を中心に発症し、若い世代に急増しています。
子宮頚癌の発症はヒトパピローマウイルスの感染が始まってから数年から数十年かかるといわれています。さらに感染してしまったウイルスをワクチンで排除することはできません。ワクチンは性交渉を経験する前の感染のリスクのない時期に受けたほうが高い有効性が期待できます。
日本では1983年4月から小学校6年生から高校1年生の年代の女子を対象とした定期接種となりましたが、その2か月後に接種後の副反応に対する懸念から、公費で受けることのできる定期接種の制度は残しながら、勧奨接種をいったん中止する(公費で接種できるが積極的にはお薦めしない、各家庭に予診票は送らない)という措置がとられました。定期接種として受けられる制度は残していたのですが事実上ほとんど接種する人がいなくなってしまいました。その後のマスコミの報道の異常さは記憶に残っている方も多いと思います。
接種後に体の広範囲の痛み、手足の動かしにくさやけいれんなどの多彩な症状がおこることがあるということで盛んにマスコミなどで騒がれたのですがその後の名古屋スタディーや祖父江班の調査でも多彩な症状はワクチンを打ってない人にも同程度に見られ、ワクチンとの因果関係は見られないということが証明されています。海外での検討でも因果関係はないということが証明され、最近の知見も含めて安全性が確認されているということで、ようやく8年ぶりで2021年11月勧奨接種が再開されることが決定されました。
その間日本では子宮頸がんの患者数は増加を続け、年間約1万人もの女性が子宮頸がんにかかり、毎年3000人近くの人が亡くなってします。スウェーデンやオーストラリア、英国などでも、子宮頸がん予防の有効性が確認され、ワクチンと子宮頸がん検診とを合わせて普及させることにより子宮頸がんの患者数は確実に減少を続けています。
防ぐ手立てのある病気で大切な若い命が失われないよう対象年齢の方は少しでも早く子宮頸がんワクチンを受けていただくよう強くお勧めいたします。そして20歳を過ぎたら、子宮頚がん検診を受けることも大切です。
懸念される変異株(VOC)
2021/06/18
最近マスコミでも新型コロナウイルスの変異株のことが報道されますが、アルファ変異株やデルタ変異株など次々に新しい用語が使われてなかなか理解できないですね。
新型コロナウイルスは3万語ぐらいからなるウイルスの設計図をコピーして新しいウイルスを作るのですが2週間に1回ぐらいのペースでミスプリントが起こるといわれています。
3万語(アミノ酸)のうち一つぐらい変わっても普通は影響はないのですが感染性に影響する重要な部分に変異が起こると感染力が強くなったり、せっかく受けたワクチンの効果が落ちたり、重症化するようになったりすることがあります。
世界中でコロナウイルスが大流行を続けるうちにいろいろな変異株が登場します。感染力の強い変異株が広がり始めると今まではやっていた従来株を押しのけて、新しい変異株が流行の主役となり置き換わってしまいます。
英国で発生した「英国株」はイギリスで大流行し、世界中に急速に広がっていきました。日本でも国内に入ってきたかと思うと短期間に広がって関西を中心に医療崩壊を起こし、なお流行が続いています。
今最も心配されているのはインドで発生し大流行したインド株ですが、感染力が英国株よりもさらに50%以上も強く、世界中で猛威を振るっています。英国では英国株に代わって、インド株が流行の主役となっています。日本でもすでに海外渡航歴のない人のクラスターも見つかっており、国内でも急速に広がっていくことが心配されています。
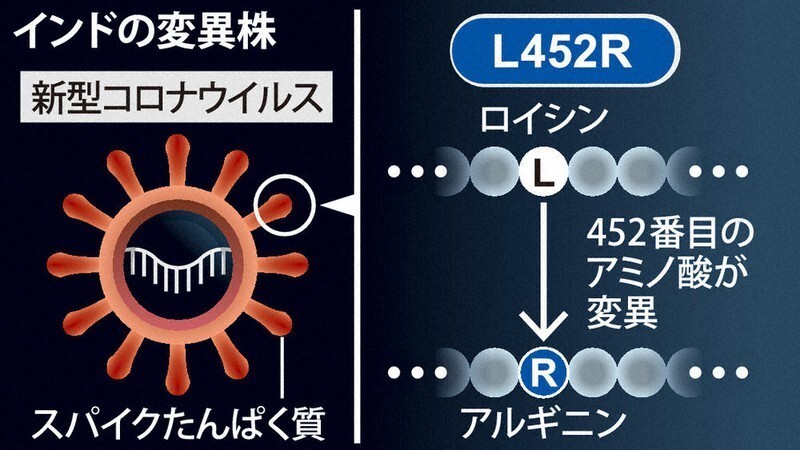
新型コロナウイルスの姿はいろいろなところに図や写真が掲載されてよくご存じのことと思いますが、ウイルスの表面にたくさんの棘(スパイク)が生えたような形をしていますが、この棘でヒトの細胞の表面にくっついて細胞の中に侵入する足場になるような決定的に重要な部分なのです。図のようにインド株はスパイク蛋白を構成する452番目のアミノ酸がロイシン(L)からアルギニン(R)に置き換わったものです。(L452R)わずか一つのアミノ酸が変わっただけで感染力が大幅に増加するのです。
大変恐ろしいインド変異株ですが、まだ報告は少ないもののワクチンの効果はファイザー、モデルナともにかなり良好のようです。
また心配される子どもへの感染ですが、子供での感染は無症状から軽症が多く、既存株でも変異株でも変わりがないと小児科学会が見解を出しています。
世界中で新型コロナウイルスの変異株はたくさんあるのですがそのうち特に懸念すべき変異ウイルス(VOC)として、WHOは発見順にα、β、γ、δウイルとギリシャ文字で命名しています。
- アルファ型変異ウイルス:イギリス型
- ベータ型変異ウイルス:南アフリカ型
- ガンマ型変異ウイルス:ブラジル型
- デルタ型変異ウイルス:インド型
ウイルスの名前に土地や国の名前を付けるのは良くないというのは理解できますが、混乱しますね。(トランプ元大統領は新型コロナウイルスをずっと中国ウイルスとよんでいました。)ニュースなどでデルタ型変異ウイルスと出てきたら、インドで大流行したインド型変異ウイルスのことです。現在、世界で最も警戒すべき新型コロナウイルスです。
子どもの新型コロナウイルス感染症(COVID19)について
2020/11/30
新型コロナウイルスは世界中で感染拡大を続けて、日本でも感染は急速に広がり続けています。世界中でかなり多くの感染が経験されてきました。現在までの世界中の多くの感染例から、子供のCOVID19感染症は少なく、無症状者や軽症例が多いということが知られています。
東京でも毎日何百人という新規感染者が発表されていますがその中で10歳以下の小児例は数名にすぎません。それもほとんどが無症状で濃厚接触者の検査で見つかった軽症例ばかりで、成人のような重症者は見られません。
子どもの新型コロナウイルスの感染者が少ない理由として、子供の細胞には新型コロナウイルスが細胞内に感染するときに利用する受容体(ACE2)が有意に少ないということが挙げられています。また、子供は生まれつき持っている自然免疫系の働きが盛んで、コロナウイルスを攻撃しますが免疫の暴走を起こすような強い反応は起こさないことも考えられます
年齢によって症状の違う感染症はたくさんあります。小児科外来でよく見られるRSウイルス感染症ですが、2歳までにほとんど全員がかかってしまうぐらいポピュラーなウイルスですが、年齢が小さいほど、また、心疾患や先天的な障害を持った人や、低出生体重児などでは大変重篤な急性細気管支炎や肺炎を起こすことが多いのですが、年長児や成人では発熱も見られない「鼻かぜ」にすぎないことが多いのです。
新型コロナウイルスは成人や高齢者には油断のならない恐ろしい面を持ったウイルスですが子供たちにとっては基本的に風邪のウイルスと考えてよいと思われます。もちろん風邪のウイルスだって油断のならないことはあります。例えば夏風邪の原因としてポピュラーなコクサッキーウイルスも乳児に重篤な心筋炎を起こすこともあります。
インフルエンザは幼稚園や学校などの子どもの集団で流行が発生し、社会に広がっていくことが多いのですが、小児のコロナウイルスの感染はインフルエンザとは全く違ってほとんどが家庭内感染です。保育園や幼稚園などの小さな子供の集団で子供たちの間で次々に感染が広がってクラスターとなることはほとんどないと思われます。
よく新型インフルエンザと比較されたりしますがその性格は全く異なり、新型インフルエンザは暴れん坊でありますが新型コロナウイルスの性格は陰険で暗く、したたかです。その分わかりにくくて不気味ですね。それが自粛警察と呼ばれる人たちを生んだり、社会不安を増大させている面があると思います。「病気も怖いけど、世間の目がもっと怖い」というのも新型コロナ感染症の特徴でもあります。
大人たちの不安や過剰な感染予防対策がこどもに多くの影響を与えていることが、子供の新型コロナウイルスの感染症の大きな特徴だと考えられます。
2歳以下の子どものマスクは不要、むしろ危険!!

2020/06/08
日本小児科医会は、2歳以下の子どものマスクの使用の危険性に関して警告を出しています。
これまでの世界の経験から新型コロナウイルス感染については
・子どもが感染することは少なく、ほとんど同居する家族からの感染である
・子どもの重症例は極めて少ない
・学校、幼稚園や保育園におけるクラスター(集団)発生はほとんどない
例えば香川県の保育所での集団発生では、感染者は職員11名、園児2名であった。
インフルエンザの場合と違って、新型コロナウイルスが集団保育の現場でクラスターを起こして広がっていく可能性は低いと考えられます。
2歳未満の子どものマスク使用には心配なことがあります
・マスクを着け続けることが難しく、マスクをすると顔を触る頻度が増してかえって感染の危険性が大きくなる
・マスクによって熱がこもって熱中症のリスクが高まる
・マスクをして嘔吐をしたときは吐物のため窒息の危険性が高まる
・乳児の呼吸器の空気の通り道は狭いので、マスクは呼吸をしにくくさせ呼吸や心臓への負担になる
・顔色や口唇色、表情の変化など、体調の変化に気づきが遅くなる
CDC(米国疾病管理予防センター)、アメリカ小児科学会でも「2歳以上の子どもが人と接触するような外出をする場合にはマスクの使用を薦めますが、2歳未満の子どもには窒息の恐れがあるため使用しないでください」と乳児のマスク使用について警告を出しています。
アメリカのAmazonは0~3歳の子ども向けマスクの広告を自社サイトから削除しています。
熱中症の専門家は「われわれは、夏場に大勢の人がマスクをつけて過ごすという、
全人類が経験したことがない夏を迎える」と心配されています。
コロナとの戦いは長期戦になります。やみくもに恐れるのではなく冷静な対応を続ける必要があります。
新型コロナウイルスについて

2020/04/13
人類はとんでもない相手と戦わなくてはならなくなりました。何がそんなに大変なのか、インフルエンザなどの他の感染症とはどう違うのか、新型コロナウイルスの特徴について考えてみたいと思います。
おとなしそうな顔をしてさりげなく感染して、時に急に豹変して牙をむく本当に油断がならない厄介なウイルスでなかなか理解しがたい面がありますね。
新型コロナウイルスは感染しても80%は軽症あるいは無症状と言われています。
一方では特に高齢者などでは重症な肺炎をおこし、60歳以上で重症者は急増し80歳以上では死亡率が高く15%と高くなります。20代、30代でも500人に1人ぐらいは死亡するといわれています。
世界各国からの報告では小児例は少なく、重症者も少ないといわれています。
10例の小児例をまとめた報告では発症しても24時間以内に解熱し、呼吸不全などの重症者は見られなかったということです。
インフルエンザでは感染すると2,3日以内で発熱し、最初から具合が悪いのですが、新型コロナウイルスでは潜伏期が長く、診断に時間がかかります。最新の1日の感染者数が毎日発表されますが、これは今の状態ではなく2週間前ぐらいの状態を見ていることになります。
インフルエンザは感染者からはまわりの人に、平均1人から2人に感染させますが、新型コロナウイルスは感染しても80%の人が他人への感染を起こさず、5人に1人ぐらいの人が元気でも多くのウイルスをばらまいてしまうといわれています。(スーパースプレッダー)
人がたくさん集まる場所に行くとこのウイルスをたくさんばらまいてしまう人がいる可能性が高くなります(密集)。近くで大きな声を出したり、歌ったりするとウイルスを輩出することが多くなります(密接)。また、換気の悪い場所では長くウイルスが空中に漂っており感染する危険性が高くなります(密閉)
この3つの密(3密)がそろうと集団感染(クラスター)が発生する可能性が高くなります。このような場所を避けることが感染予防にはきわめて重要です。
日本ではインフルエンザの場合、迅速検査をして、タミフルなどの抗ウイルス剤で治療することができます。しかし、インフルエンザでも熱が出てから時間がたたないとウイルスが少なく、検査が正しくできないことが多いですが、新型コロナウイルスの場合は感染者のウイルス量が少なく、100分の1から1000分の1といわれており、診断が難しい面があり、インフルエンザのような迅速検査は難しいと思います。
すっかり有名になったPCR検査ですが、ウイルスの遺伝子の断片を拡大して、
ウイルスの存在を確認する方法ですが、100%の検査ではありません。診断がついても肝心の治療薬はありません。
有効なワクチンや治療薬が開発されるまでは感染を少しでも広げないように一人一人が三密に近づかない、アルコール消毒、手洗いを徹底するなどの感染予防をすることが大切ですが政府の対応の悪さがとても気になります。特に経済的な補償を伴わない自粛要請は効果が期待できないです。対策は待ったなしです。
ロタウイルスとワクチン

2019/01/25
ロタウイルスは感染力が非常に強く5歳までにほとんどのお子さんがかかる非常にポピュラーな胃腸炎の原因ウイルスです。
激しい嘔吐や下痢が続き、重症化することも多く、救急受診や入院が必要となることも少なくありません。脱水症による重症化のみならず痙攣や脳症などがみられることもあり、日本のような医療の整った国でも毎年亡くなるお子さんもおられます。
多くの国では定期接種で大きな効果を上げていますが、日本では残念ながら希望者だけに接種する任意接種になっていますが、任意接種だからと言って重要性が劣るわけでは決してありません。ぜひ、一人でも多くの方に受けていただきたいと考えています。
ロタウイルスは自然にかかってもその後何回もかかってしまいます。(麻疹や風疹とはずいぶん違います)ロタウイルスには沢山の遺伝子型があり、一回の感染ではすべての遺伝子型をカバーできるわけではないのです。しかし、どの型のロタウイルスにかかっても2回目、3回目と軽くなっていくことが知られています。重くなる1回目の感染と2回目の感染をワクチンで代替わりをして、重症化を防ごうというワクチンです。
ロタウイルスのワクチンには2回で済む1価のロタリックスと3回接種が必要となる5価のロタテックがあります。
前者は人の間で流行するロタウイルスから作ったワクチンで後者は牛に感染するロタウイルスを加工して作られるワクチンです。
どちらも効果は同等です。重症化は100%防げます。
重症化を防ぐワクチンですが各国でロタウイルスによる胃腸炎の患者数も確実に減っています。最近、ロタウイルスによる胃腸炎を見ることは本当に少なくなってきました。こんなに効くとは思わなかった!!というのが筆者の正直な感想です。
ポリオは小さな子どもだけの病気ではありません。

2018/09/12
ポリオというと昔の病気のようですが、世界では現在も流行が続いている国があります。人の行き来が盛んな現代においてはいつでもポリオウイルスが国内に入ってきている危険性はあります。
ポリオは感染しても90%から95%は無症状か後遺症を残さない軽症で終わるのですが一部は一生続くマヒが残ることがあり、小児麻痺と呼ばれてきました。
ポリオ麻痺は乳幼児ではポリオの感染者1000人に対し1名が発症するのに対し、青年期の人では100人の感染者に対し1名の発症することが知られています。
上下水道などがととっていない衛生環境が良くない発展途上国では乳幼児にポリオによる麻痺がおこることが多いのです
一方ワクチンが導入される前の衛生環境の整った先進国では主に青年期の人にポリオ麻痺が発症することが多かったのです。つまり日本のような衛生環境が整った国では青年期の人に危険性が高いといえます。
したがって多くの先進国では不活化ポリオワクチンを年長児及び青年期も含めて5回ないし6回接種している国が多いのです。
日本では1歳までに3回、2歳までにもう1回と計4回しか接種しておらず、年長児の抗体価の減少が心配されます。
現在の日本のワクチンの接種法では、ポリオ麻痺の危険性の高まる時期に抗体価が下がってきてしまい対策が必要だと考えられます。
任意接種ではありますが、ぜひ年長児に5回目の接種をすることをおすすめいたします。
AMR対策いきまぁーす!

2018/04/30
ポスターの絵は初代ガンダムとそのパイロットであるアムロ・レイ。「アムロいきまぁーす!」という発進時の掛け声は懐かしいですね。
アムロ→AMURO→AMRとかけてあるわけですが、AMRとは耐性菌のことです。厚労省がガンダムとコラボして、増加する耐性菌対策を訴えているのです。
抗生物質は感受性があれば細菌には効きますが風邪の原因として大部分を占めるウイルスにはまったく効果がありません。そして抗生物質を乱用すれば抗生物質の効かない耐性菌が増えます。
抗生剤の効かない耐性菌(AMR)は世界中で大きな脅威になっています。耐性菌による死亡者数は世界中で年間75万人に上ると推定されています。さらに2050年には耐性菌(AMR)による死亡者は全世界で1000万人を越えるといわれています。これは優に癌による死亡者数を越えるのです。
2015年世界保健機構(WHO)総会で、薬剤耐性に関する国際行動計画が採択され、加盟各国に自国の行動計画を策定するようにもとめています
耐性菌(AMR)対策には私達にも出来ることは沢山あります。
不必要な抗生剤の使用を減らすことは大切です。ただ減らすだけでなく、適正に使用することが大切です。例えば溶連菌感染症にはしっかりと診断し10日間のペニシリンをしっかり使う必要があります。
急に熱が出たからといって、家に残っていた抗生剤を内服して様子をみるなどということはしないことです。何の役にも立たないどころか抗生剤の効かない耐性菌の増加につながります。
手洗いや咳エチケット。ワクチンをきちんと受けるなどの感染症対策を地道に行うことが耐性菌(AMR)対策にもつながります。
風邪薬について考える

2017/12/31
インフルエンザの季節になると救急外来には毎日毎日インフルエンザの検査を求めて沢山の患者さんが来院されます。インフルエンザの検査で陰性であるとわかると「じゃー、ただの風邪ですね!!よかった(^.^)」と・・
私は複雑な気持ちになってつい「ただの風邪なんて、病気はありません」等と言ってしまいます。
風邪は主にウイルスによって、鼻やのどなどに炎症を起こしますが、原因のウイルスがなんであれ、軽く済んでいるときにすべて風邪というのです。
例えば代表的な鼻風邪ウイルスであるライノウイルスなどは小さなお子さんでは気管支炎や肺炎を起こしたりしますし、大人の喘息だって、最大の症状増悪(今世界的には喘息発作という言葉は使わず、増悪exacerbationという言葉を使います)の原因はなんてったてライノウイルスです。
ウイルスは油断がならないインベーダーです。そのインベーダーを身体中の免疫細胞が日夜頑張って、あの手この手でやっつけてくれているのです。
風邪の症状というのは咳や鼻や下痢にしても早く体外に有害なものを出そうと頑張っている姿でもあるのです。そして熱はウイルスや細菌を弱らせ、免疫細胞の働きを強くしたりして、必死で頑張っている姿でもあるのです。
抗生物質は風邪薬ではありません。溶連菌や中耳炎などの細菌性感染症にきっちりと使うものです。
少なくとも風邪薬は風邪を治す薬ではなく、風邪の症状を和らげる薬なのです。
風邪を本当に治すのは本人の免疫力です。ゆっくり寝れば免疫力はアップしまし、病気が治るのを助けます。
風邪をひいて、体調を崩しているときは神様が休みなさいと言われているのですと 受験生の時に何かで読んだことがあります。まさに至言です。
いまどきの手足口病

2017/07/04
水痘の原因は水痘ウイルスです。風疹の原因は風疹ウイルスですね。それでは手足口病の原因はどうでしょうか。手足口病ウイルス?
手足口病は夏風邪の原因となるエンテロウイルスのよっておこる病気です。エンテロウイルスは67種類あり、多くは風邪の症状で終わるのですが、手足口病、ヘルパンギーナや無菌性髄膜炎などのいろいろな病気を引き起こします。
口内炎、手、足の発疹がそろうウイルス性疾患に手足口病という病名が付けられているのですが、原因は数あるエンテロウイルスの中でCA16(コクサッキーA16)が多く、ときどきエンテロ71によるものが見られます
手足口病はあまり高熱を出すことは少なく、症状も軽いことが多く、しかし時に無菌性髄膜炎や脳炎や心筋炎などの重い合併症を起こすという病気です。
東北の震災の後あたりから、高熱がみられ、のどはヘルパンギーナとしか言いようのない発赤や口内炎がみられるのに、翌日あたりに手足口病にしては派手な発疹が見られる手足口病が大流行しました。新顔のエンテロウイルスのCA6による手足口病でした。その後だいぶ大人しくなって従来のCA16やNT71などとともに流行り続けています。
同じ型のエンテロウイルスが異なる症状をきたし、異なる型のエンテロウイルスが同じ症状をきたすことがあるのです。
「ある時謎の運転手、ある時アラブの大富豪、ある時ニヒルな渡り鳥・・」昔、ピンクレディーが歌っていましたが、御存じですか?話題が古くなって申しわけないですが、エンテロウイルスもそんなところがあるのです。
メタニューモウイルスについて

2017/05/13
少し前まで、メタニューモウイルスなんて言うと「なに言うとんねん」という顔をされたものですが、最近は迅速検査も出来るようになり、マスコミなんかにも取り上げられてだいぶ知名度も上がってきたようです。
メタニューモウイルスは2001年にオランダで発見されたウイルスですが、実は新顔でもなく世界中で普通に流行っているウイルスであることが分かってきました。呼吸器疾患の原因ウイルスとしては、かなりメジャーなウイルスです。
普通は軽い風邪の症状で終わりますが、乳幼児で気管支炎や肺炎など重くなることもあります。ひとくちにヒトメタニューモウイルスと言っても、小さなお子さんではRSウイルスに非常によく似た気管支炎、大きなお子さんでマイコプラズマによく似た気管支炎や肺炎を起こすことがあります。そして、大人では鼻風邪と症状はいろいろです。
子供の呼吸器感染症ではRSウイルスに次いで多く、10%ぐらいがメタニューモウイルスによるものと考えられています。日本では3月から6月に多くみられます。
くしゃみや咳などによる飛沫感染とウイルスのついた手を介してうつる接触感染があります。人は無意識に目を触ることが多いのですが、ウイルスのついた手で目をこすり、鼻涙菅を通して鼻の粘膜で感染するという経路は呼吸器感染の感染経路としては重要です。インフルエンザウイルスの場合もそうです。したがって予防にはうがいやマスクなどの咳エチケットとともに手洗いが大切です。
多くのウイルスと同様にウイルスに効く特効薬はなく、もちろん高熱でも抗生物質はまったく効果がありません。脱水に気をつけて、安静が大切です。
気管支炎という説明すると風邪から来たものですかなどときかれて困ることが多いです。また、ただの風邪ですかなどと聞かれることもよくあります
“風邪”という病原体があるわけではありません。多くはウイルスによって、気道に炎症がおこるのですが、軽く済んでしまう場合に風邪といっているだけで病名ではなく、「大したことがないよ」と言っているだけなのです。メタニューモウイルス感染症でも軽く済んでいる時は風邪というのです。
B型肝炎ワクチンについて
2016/10/07
B型肝炎のワクチンが10月1日からようやく定期接種となりました。個人的には今年の10大ニュースの一つには入れたいと思っておりますが・・対象は今年の4月1日生まれ以降の方に限られます。
WHOに加盟している193カ国のうち180カ国がB型肝炎のワクチンを定期接種に組み入れています。
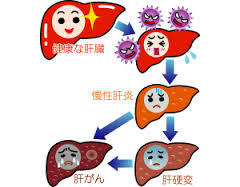
B型肝炎ウイルスに赤ちゃんが感染してしまうとウイルスを体外に排泄することができず、一生住みついてしまうことになります。黙ってすみついているだけでなく、慢性肝炎や肝硬変、さらに肝がんを起こしてしまう可能性があります。最高にたちの悪い居候(いそうろう)です。
日本では130~150万人の人がB型肝炎のキャリアーであるといわれています。
B型肝炎は昔から血清肝炎などといわれ、輸血や不適切な注射針の使用などにより血液を介して感染する場合が多いのですが、実は血液だけでなく、唾液や汗などからも感染することが分かってきました。保育園などでも一緒に遊んでいた園児たちの間でも感染したケースも報告されています。いつも赤ちゃんを可愛がってくれていた人がB型肝炎のキャリアーであることが分かった例もあります。
乳児期の早い時期にワクチンを接種すると強い免疫が獲得できます。出来るだけ早期のワクチン接種が望まれるわけです。(生後2カ月から、ヒブ、肺炎球菌、ロタウイルスと同時接種を開始するのがお薦めです)
おたふくかぜについて
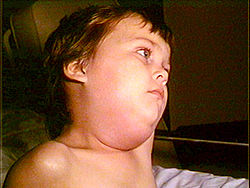
2016/07/14
小学校に低学年を中心におたふくかぜの流行が続いています。これから全国的に流行が広がって行くことが心配されます。
おたふくかぜは唾液をつくる耳下腺や顎下腺にウイルスが感染して炎症を起こす病気です。耳の下や額の下が腫れて、痛くてなかなかつらいです。唾液を作るところなので食事をするときに刺激されて痛いです。高熱がみられることもあります。
3歳から6歳のお子さんが多いのですが大人がかかることもあります
30%前後の人がウイルスにかかってもまったく症状の見られない不顕性感染を起こすことがあり、本人も知らないうちにウイルスをばらまいてしまいます。
痛くて辛いおたふく風邪ですが合併症がなかなかばかになりません。高熱が5日以上続く場合は無菌性髄膜炎を合併していると考えられます。思春期以降ですと睾丸炎や卵巣炎を起こすことがあります。さらに深刻なのが聴神経に障害がおこると一生続く難聴になることがあります。
感染は咳などと一緒にウイルスがばらまかれる飛沫感染と唾液などに含まれるウイルスが手を介して感染する接触感染があるのでうがいや手洗いなどの一般的な注意が必要ですが、予防には何と言ってもワクチンです。おたふくかぜに効く薬はありません。
おたふく風邪のワクチンが任意接種になっているのは世界の先進国といわれる国の中では日本だけです。まだ接種していない方は接種しておくことを強くお薦めいたします。
溶連菌感染症について
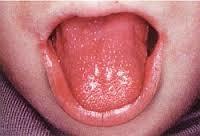
2016/04/22
溶連菌は咽頭炎の原因となる代表的な細菌です。ほとんど常在菌といってもよく、人の喉や鼻などにふつうにどこにでもいます。
溶連菌性の咽頭炎の特徴はとにかくのどが痛い、唾を呑みこんでも痛くて、喉をみるとひどく腫れて見るからに痛そうです。扁桃腺に膿がついていたり、舌が苺の様に赤くなることがあります(苺舌)。溶連菌の産生する発赤毒素によって、独特な細かい発疹が見られることがあります。おう吐や腹痛が先行することがあり、胃腸炎と間違えられることもあります。
溶連菌性の咽頭炎はあまり暑い夏の盛りには少なく、晩冬から春にかけてよくみられます。赤ちゃんには少なく5歳から15歳ぐらいまでの子供によく見られます。赤ちゃんはお母さんからもらった免疫で守られていると考えられています。溶連菌に対する抗体がなければ大人でもかかります。
溶連菌は100種類以上の血清型があり、血清型が違うものには何回でもかかります。大人は普通環境中にある血清型には免疫を持っているのですが、必ずしもすべての血清型に免疫が出来ているとは限らないのです。
診断は喉をみればほぼ典型例は診断がつきますが、咽頭培養や迅速検査で診断することもできます。迅速検査は感度も高くスグレ物ですが、100%ではありません。検査がマイナスでも溶連菌感染症のこともまれながらあります。
溶連菌は抗生剤が大変よく効きます。溶連菌が原因であればすぐに解熱し、元気になりますが、すぐに止めてしまうと症状がぶり返したり、リウマチ熱や急性腎炎をおこすことがあります。ペニシリンなら10日間から2週間の投与がすすめられます。適切に抗生剤を使用すると24時間で人にうつすことはなくなるので、抗生剤を飲みながら集団生活も可能となります。
皮膚でトビヒをおこしたりすることもありますが、適切に治療すればあまり重症化することはありません。
まれではありますが、毒素性ショック症候群や壊死性筋膜炎などの劇症型も見られることがあり、人食いバクテリアなどと呼ばれることもあります。人食いバクテリアといっても感染症なので、手洗いうがいや傷を消毒して清潔に保つなどの予防が重要です。
インフルエンザの検査 partⅡ

2016/03/10
最近テレビで富士フイルムのインフルエンザの検査機器のコマーシャルがよく流れます。コマーシャルそのものは実にうまくできていると感心しますが・・
熱が出たらすぐインフルエンザの診断ができて「インフルエンザで眠れない夜がなくなる」ような気持ちにさせられますね。
インフルエンザの検査はあくまでもスクリーニング検査である程度ウイルスの数が増えないと検査で診断はできません。普通に使う検査キットでも発熱後3時間から4時間ぐらいでも陽性に出ることはありますが、インフルエンザなのに陰性と出る確率がすごく高いのです。富士の器械は発熱後早い時間に陽性と出る確率を高くするもので早い時間から確実に診断できるものではありません。
今シーズンは当院でも大分活躍はしてくれましたが、発熱後3時間ぐらいで富士の器械を使って検査して陰性となり、翌日蒲田医師会の休日診療所で普通のインフルエンザキットですぐに強陽性となり、B型インフルエンザとわかった例もありました。富士の器械を使って検査する場合もある程度時間が経ってからの方が確実に検査できます。(基本的な検査の原理は同じで、写真の技術を応用して銀でウイルスに目印を付ける技術が新しいのです)
発熱をしてすぐ他院で検査を受けて陰性でまた当院を受診して検査を受けるというお子さんが後を絶ちません。次々に医療機関を受診して1回の発熱で3回の検査を受け結局インフルエンザではなかったお子さんもおられました。子どもにとってインフルエンザよりも繰り返し受けたインフルエンザの検査の方がつらかったということになりかねません。
繰り返し強調しておきたいのですがインフルエンザの検査は発熱後すぐには正確な検査は出来ません。高熱でも水分がとれたりしていればインフルエンザを心配される場合には少なくとも発熱後12時間以上待っていただいた方が賢明だと思います。
インフルエンザの検査
2016/01/31
インフルエンザの流行時期には発熱があると多くの方が検査を希望されて多くの方が来られます。日本ではインフルエンザの検査をして抗インフルエンザ薬を使用するということが当たり前になり、世界に類をみないほど浸透しています。
休日でも夜間でも手軽に受診してインフルエンザの検査をして、抗インフルエンザ薬の処方を受けることができるというのは世界でも日本だけです。
発熱をすると1時間か2時間ぐらいで、すぐに受診され、インフルエンザの検査を要求される方も多いので困ることも多いのです。インフルエンザの検査はあくまでもスクリーニング検査である程度ウイルスが増えないと診断ができないのです。発熱後12時間から24時間ぐらい経たないと信頼できる検査とはならないのです。
毎年新しい検査キットがつくられ、改良が重ねられ、使いやすく信頼性も高くはなってきていますが、ウイルスの遺伝子検査と違い、確定診断とはならないのです。
ちなみに感度(本当にインフルエンザの時に正しく診断する確率)が95%で特異度(インフルエンザでないときに正しく違うと判断する確率)が97%の検査キットで検査した時どの程度正しいのでしょうか。これがなかなか難しいのです。発熱患者の1%ぐらいがインフルエンザでまだあまり流行っていない時、インフルエンザの検査で陽性が出た時、陽性的中率は32%ぐらいで、実はあまり信用できないのです。インフルエンザが流行り始めると陽性的中立は90%以上でかなり信用できるということになります。(インフルエンザが流行れば流行るほど信頼性は高くなります)
限界はありますが素晴らしい検査だと思います。A型B型もその場で区別できるのも素晴らしいです。インフルエンザの診断は流行状況と本人の症状もみて検査結果も併せて診断します。
インフルエンザワクチンのおすすめ

2015/08/30
最近、本やネットなどでインフルエンザワクチンは効かないなどという話が出ていて迷われる方も多いかと思われます。
1990年代からインフルエンザワクチンは効かないという風評が広がり、当時前橋医師会がまとめた調査結果(前橋レポート)からインフルエンザワクチンは効かないという結果が出されたりして、日本で広く行われていた学童を中心とした集団接種が中止され、インフルエンザワクチンを接種する人が激減してしまいました。
インフルエンザワクチンを接種する人が減少するに従って老人のインフルエンザ流行時の死亡者数が増え、インフルエンザ脳症が多発したり、学級閉鎖が三倍に増えたりしました。日本の学童を中心とするインフルエンザワクチンの集団接種が学童のみならず、ワクチンを接種しなかった小さな子供や老人までも守ってきたということがしっかりした調査で明らかにされました。この結果をもとにして欧米では広くインフルエンザワクチンが行われています。
現在も“前橋レポート”が亡霊の様にネットの中でさまよい続けているのですが、現在ではとても通用するものではありません。最近、世界の新しい大規模調査ではワクチンの有効性を示すものが多くみられます。
最近毎日新聞に「インフルエンザワクチンは乳児、中学生には予防効果なし」と題された記事が掲載されましたが、これは菅谷先生らの慶応大学のグループが行ったものでしっかりしたものだと考えられます。
この中でむしろ1歳から12歳までの小児ではA型インフルエンザでは60%から80%程度の発症予防効果がはっきり示されており、積極的に接種したほうがよいということがいえます。13歳以上についてはすでにある程度の抗体を持っているためにワクチンの免疫効果が統計的に出なかったのかもしれません。
乳児については接種の効果や低いのですが、乳児が接種した家族の方が家族全体がインフルエンザから守られるというデータがあり、欧米でも小さなお子さんも含めて広くインフルエンザワクチンが薦められています。
当院では一人でも多くの方にインフルエンザワクチンを受けていただくようお薦めしています。
ヒトメタニューモウイルス

2015/05/14
ヒトメタニューモウイルスというと昨年ぐらいまでは何を言うとるねんと怪訝な顔をされることが多かったのですが、診断キットも発売されたこともあるのか少しずつ保育園などでも名前が浸透してきたようです。
まだまだ、RSウイルスなどに比べると知名度は低いのですが、RSウイルスにとてもよく似ているのです。そしてかなり多いです。子供の気管支炎や肺炎などの呼吸器感染症を起こすウイルスとしてはRSウイルスについて多く、5%から10%はヒトメタニューモウイルスだといわれています。乳幼児が多いのですが10歳ぐらまでにはほとんど全員がかかってしまいます。何回もかかることがありますがだんだんと症状は軽くなります。
2001年に新しく発見されたウイルスなのですが、実は毎年世界中で流行っていて、決して新しいウイルスではありません。日本では3月から6月ぐらいまでが多くみられます。
症状は軽ければカゼですが、咳がひどく、高熱が続いたりすることもよくあります。気管支炎や肺炎をおこすこともあり、乳幼児では重くなることもあり、注意が必要です。ウイルスなので基本的に抗生物質は効かないのですが、中耳炎や細菌性肺炎を合併した時などには抗生物質を使用します。また、喘息症状が悪化したり、喘鳴がみられることもあり、気管支拡張剤などの治療が必要になることもあります。
通常1週間ぐらいで軽快しますが、水分をしっかりとらせてゆっくり休ませてください。感染経路は咳やくしゃみなどによる飛沫感染だけでなく、たんや鼻水のついたものを触ったりして、知らないうちに手を介してうつる接触感染が重要で手洗いは感染予防にとても大切です。
日本脳炎ワクチンと冤罪

2013/01/17
10月マスコミで日本脳炎ワクチンを接種直後に亡くなったお子さんのケースが大々的に報道され、日本中が強い衝撃を受けました。日本脳炎ワクチンについてはいろいろな報道が相次ぎ、不安になられるのも当然かと思います。
マスコミではアナフィラキシ―であるかのような報道をしていましたが、これはアナフィラキシ―ではありません。アナフィラキシ―は血管がひらいて、血圧はさがりますが、決して心臓が悪いわけではありません。救急処置に対して一度も心臓が反応しないということは普通ありえないことで、心臓に原因があったと考えるべきです。
厚労省のホームページにも専門家委員会での議論が公開されていますが、このケースでは、致死的不整脈を起こす可能性のある向精神薬を3剤併用されており(ワクチン接種前に2剤から3剤にかかりつけの児童精神科で増やされていたということです。)普段はなんでもないのですが、強いストレスを感じアドレナリンが沢山分泌される状態になると一気に致死的不整脈をおこして急死することが知られています。このお子さんには自閉症があり、公開された記録からもかなり強い不安を注射に対して感じていたことがうかがえます。
さらに検討する必要はあると考えられますが、「日本脳炎ワクチンそのものには因果関係はなく、ワクチンを打つという行為には因果関係があった可能性はある」と考えるのが妥当だと思います。
ワクチン接種の後に起こったこと健康に不利益なことが起こったときには、よくワクチンの副作用と言われますが、これは正確には有害事象と言うのが正しいのです。有害事象にはワクチンによる副作用とワクチンには関係のない紛れ込みが含まれます。
最近警察の見込み捜査で犯人ではないのに犯人にされてしまった冤罪事件がいくつも報道されましたが、原因が分からないときにしばしば犯人ではないのに犯人にされてしまうことが多いのがワクチンです。
ワクチンの冤罪による風評被害で、一番困るのはワクチンが受けられなくなる子供達です。ぜひ冷静に判断していただきたいと願っております。
不活化ポリオワクチンについて

2012/08/09
ポリオはポリオウイルスが人の口から入って、腸の中で増えることで感染します。増えたウイルスは再び便の中に排泄されて、この便を介してさらに他の人に感染します。ポリオウイルスに感染しても、多くの場合あきらかな病的な症状は現れず、知らない間に治ってしまいます。
しかし、腸管で増えたウイルスが血液の中に入って、さらに脊髄の神経細胞に入り込んで、手や足の麻痺をおこすことがあります。その麻痺が一生残ってしまうこともあり、残念ながら決定的な治療の方法がありません。
かつて小児麻痺としておそれられ、年間5000人を超える大流行があり、社会問題ともなりましたが、出来て間もないポリオワクチンをロシアやカナダから緊急輸入して、一斉接種を行い、流行を短期間で押さえることができました。1980年の1例は最後に、現在まで30年間以上新たなポリオ患者の発生は見られていません。
ポリオの生ワクチンはポリオウイルスの病原性を弱めてつくったものです。ポリオウイルスに感染した時と同じメカニズムで強い免疫ができます。しかし、病原性を弱めたはずのポリオワクチンのウイルスが強い毒性を取り戻し、ポリオにかかった時と同じような症状が出てしまうことがあります。
一方、不活化ポリオワクチンはウイルスを不活化(平たく言えば殺して)して、病原性をなくし、免疫を作るのに必要な成分を取り出して、作ったもので、注射で接種します。生のワクチンと違って、腸の粘膜に免疫をつけることはできませんが、血液の中に抗体を作ります。したがって、ポリオウイルスに感染しても腸管を素通りして、深刻なポリオ麻痺がおこることはないのです。
流行を防ぐには生ワクチンが必要なのですが、日本の様に30年間以上も野生のポリオウイルスによるポリオ患者の発生のない国では、ワクチン関連した麻痺のおこらない不活化ワクチンで十分といえます。
まだ地球上ではポリオが流行しているところもあり、ポリオのワクチンは接種を続ける必要があります。まれではあってもワクチンによるポリオ様麻痺の心配のない不活化ワクチンに切り替えられることは喜ばしいことですが、あまりにも時間がかかりすぎました。
ロタウイルスワクチンはお値打ちか

2012/07/29
名古屋では、決して安くはないけれど、十二分に価値があるものを「お値打ち」といって歓迎するそうですね(^^♪
ところで、ロタウイルスワクチンは一回13,000円で2回接種します。
生ワクチンなので他のワクチンとの間隔を4週以上あける必要があり、生後6週から24週までに完了しなくてはならないので、ヒブや肺炎球菌との同時接種がどうしても必要になります。>>ワクチンデビューは生後2カ月の誕生日はこちら
ロタウイルスは乳幼児に激しい嘔吐や下痢をおこす代表的なウイルスで、5歳になるまでにほとんどのお子さんが感染します。特に1歳未満では重症化しやすく点滴や入院が必要となることも少なくありません。また、腸管外感染症として脳炎や脳症を起こすこともあります。また、下痢に伴ってけいれんを起こしやすいことも知られています。また、腸重積の合併も心配です(@_@。
2006年にロタウイルスワクチンを定期接種として導入したアメリカでは2010年度から流行はみられなくなっています。2007年度から定期接種としたメキシコでも11カ月未満児の下痢による死亡が順調に減少しています(^.^)
WHO(世界保健機構)ではロタウイルスワクチンをすべての国で定期接種としてすべての子供に接種するように勧めています。ロタウイルスワクチンは定期接種化してこそ真価を発揮するワクチンです。日本でもぜひ早期に定期接種化してほしいと願っています。
定期接種への道のりはまだまだ遠い日本ですが、大阪労災病院小児科の川村先生の試算によると一回の入院にかかる総費用は176,798円で、外来通院で50,717円になるそうです。医療費は乳児医療補助のため医療機関に直接支払う金額はわずかであっても、仕事を休んだり、医療費以外の損失や出費も大変です。親の労働損失だけでも、入院、外来ともに3万円以上になるということです。
ロタウイルスで重症化することの多い乳幼児の親はまだ若く、共働きの多い世代で、子供が入院すると特に母親の負担は大きく、兄弟をあずけたりする先を探したり、仕事を休んだり、精神的にも肉体的にも、経済的にも大変です。
さらに病気で苦しむ子どもの負担を考えれば、自費でも十分にお値打ちですね。
B型肝炎ワクチンのおすすめ

2012/04/14
B型肝炎はヒトに一生深刻な影響を与え、ついには肝がんを引き起こす重大な感染症です。
肝臓は沈黙の臓器と言われ、ウイルスが感染しても何の症状も見られないことが多く、特に3歳以下の乳幼児に感染すると長期にわたってウイルスが居座ってしまうキャリアーとなることが多いのです。肝機能異常を伴うと慢性肝炎と言われ、慢性肝炎の約10%程度が肝硬変や肝癌に進展します。>>赤ちゃんのB型肝炎はこちらから
大部分のB型肝炎のキャリアーはB型肝炎のお母さんから生まれてくるときに産道で赤ちゃんに感染することによって生じます(垂直感染)。日本では1986年からB型肝炎のお母さんから赤ちゃんが生まれてくるときに赤ちゃんに感染する(垂直感染)のを防ぐために、グロブリンとB型肝炎ウイルスを接種する方法をとってきました。(セレクティブワクチネーション)
この方法によって確かに日本のB型肝炎のキャリアーは激減しました。日本から慢性肝炎、肝硬変、肝がんが無くなることが期待されたのですが、新しい問題点が明らかになってきました。
B型肝炎は血液によってのみ感染するものと考えられていましたが、唾液などでも感染が成立することが明らかになり、保育園などの集団感染も報告されるようになってきました。祖父や父親などからの生まれてからの感染(水平感染)も無視できないものです。
さらに海外から思春期以降でも性交渉などによって感染し、キャリアーとなる遺伝子型のB型肝炎もどんどん入ってきており、すべての子供にワクチンを接種するユニバーサルワクチネーションの必要性が強調されています。
すべてのお子さんができるだけ早い時期にB型肝炎ワクチンを接種されるようおすすめいたします。
子宮頚がんワクチンについて

2011/07/31
20代から30代の女性の間で増え続けている癌があります。20代の女性は癌なんて無縁のものだと思っているかもしれませんが、子宮頸がんは確実に増え続けています。日本では毎年約10000人もの女性が新たに子宮頸がんにかかり、約3500人が子宮頸がんで亡くなっています。これは毎日約10人の方がこのがんで亡くなっていることになります。
子宮頸がんの原因はヒトパピローマウイルスの感染が原因でおこることが明らかにされています。ちなみに、この画期的な発見に対し、ハラルド・ツア・ハウゼン博士に2008年度ノーベル生理学・医学賞が授与されています。この研究成果をもとに予防ワクチンが開発され、現在100カ国以上で使用されています。
ワクチンもかなりユニークです。遺伝子組み換え技術で使って、ウイルスそっくりの精密な模型のような粒子をつくって、ワクチンを作っているのです。ウイルスそっくりですが中身は空っぽで、感染したりはしません。
ヒトパピローマウイルスは100種類以上あるのですが、この中でもがんを引き起こす可能性があるのは15種類で、そのうち最も危険性の高い「16型」と「18型」がワクチンに使用されています。
子宮頸がんの原因となるヒトパピローマウイルスはごくありふれたウイルスで誰でも80%ぐらいの人が少なくとも一生に一回は感染すると言われています。皮膚と皮膚(粘膜)の接触(ほとんどが性交渉)によっておこります。
しかし、初感染から2~3年以内に子宮頸がんの前がん状態になるのは約1%で、その多くは自然に改善します。そして数年から10数年後に最終的に癌になる割合は感染者の1000人に1人程度といわれています。
子宮頸がんのほぼ100%がヒトパピローマウイルスの感染によっておこるのでできるだけセクシャル・デビュー前に接種するのが望ましいので現在の日本では中学生女子が大田区では接種補助の対象となっていると思います(遅すぎるという産婦人科の先生もおられます)。もちろん、高校生以降も接種は必要です。
さらに重要なことはワクチンですべての子宮頸がんが防げるわけでないので定期的に子宮頸がん検診を受けることが極めて重要です。同時に“なでしこ”たちの教育も必要ですね。
同時接種は世界の常識

2011/07/07
予防接種は適切な時期に早めに受けさせることが大切なお子さんの健康と命を守るために重要です。危険な病気については一日も早く受けていただきたいと常々考えています。
赤ちゃんにとって恐ろしい感染症はいくつもありますが、細菌性髄膜炎は最も恐ろしい病気の代表格です。その原因菌のほとんどがヒブと肺炎球菌なのです。
幼い赤ちゃんほどヒブや肺炎球菌に無力なのですが、ワクチンをやっておけば恐ろしい感染症を防ぐことができます。ヒブも肺炎球菌も細菌そのものを注射するわけでなく、負担が少なく生後2カ月から安全に接種できます。したがって、ヒブワクチンと肺炎球菌ワクチンの接種のベストタイムは生後2カ月になったらすぐということになります。
百日咳は幼い赤ちゃんほど重症となり、その症状は半端ではありません。しかも、成人や年長児で流行があり、常に赤ちゃんに感染の危険性があります。百日咳は三種混合(DPT)ワクチンの中に含まれており、日本の研究者の努力で無細胞性ワクチンといって、細胞成分のうち感染防御に必要な因子だけを含んだ安全なワクチンとなっており、生後3カ月から接種できます。自分の孫なら、ヒブワクチンと肺炎球菌ワクチンとDPTをすませるまでは心配で心配でしょうがないでしょう(>_<)
ところで最近話題の複数のワクチンの同時接種ですが、同時接種は世界中で行われており、安全性にも有効性にも問題がないことが確認されています。何十億人と言う人が受けています。アメリカでは生後2カ月の子供に6種類のワクチンが同時に接種されています。WHO(世界保健機構)も日本小児科学会も適切な時期に子どもたちに予防接種を受けさせるためには同時接種が必要であると勧めています。体調を崩したりすることも多い小さな子供に適切な時期に沢山のワクチンを打つためには同時接種が必要で日本以外の国では一般に行われています。
日本ではまだまだですが、今後予防接種がさらに増え、適切な時期に子どもたちにワクチンを接種するためには同時接種はますます必要になってくると考えられます。(ちなみに写真の赤ちゃんは私の孫ではありません (;^◇^;)ゝ)ワクチンを1本ずつ受けるメリットはなにもありません。
腸管出血性大腸菌O111

2011/05/08
のど元過ぎれば熱さを忘れるといいますが、大阪府堺市で大規模な腸管出血性-大腸菌O-157による集団食中毒が発生し、日本中が大騒ぎになったのですが十数年あまりの時の流れは、患者数において世界最大規模のO-157の集団食中毒の恐怖の記憶を風化させてしまうのでしょうか・・
今回はO-111による食中毒です。病原性大腸菌は細胞膜の糖抗原の種類によって、O-1、O-2、・・・・O-26(オーニロクと読みます)など180種類以上知られています。病原性大腸菌そのものはそれほどのことはないのですが、ベロ毒素という強力な毒素を持っているものは腸管出血性大腸菌と呼ばれ別格です。O-157でもベロ毒素を持っていないものは大したことはなく、ヤクザでいえばチンピラみたいなものです。
ベロ毒素は赤痢の菌の毒素(志賀毒素)と同じもので、ベロ毒素を産生する大腸菌に感染したときはまさに赤痢です。ベロ毒素は腸管粘膜を強く障害し、激しい腹痛や血便をおこします。さらに腎臓や脳血管を障害し、急性腎不全や脳症を起こすことがあります。ベロ毒素を産生する大腸菌はO-157、O-111、O-26等が多いのです。
感染源の食材としては牛肉です。腸管出血性大腸菌は牛や羊の腸管内に常在し、現在市販の国産牛肉の2.0%、輸入牛肉の3.2%に検出されるといわれています。
腸管出血性大腸菌は他の食中毒菌に比較して感染しやすく、わずか50個程度で感染が成立し発生します。ちなみにサルモネラ菌ではこの約100000000倍の菌数を摂取しないと感染は成立しないそうです。生の牛肉を安全に食べるのはかなり難しいといえます。決して税込298円などで安全な生の和牛など出せるはずはないのですね。
リンゴ病(伝染性紅班)について

2011/02/03
突然ですが、“こちら葛飾区亀有公園前派出所”略して“こち亀”という漫画を御存じですね。下町情緒もなかなか見事に描かれていて、私は好きです。話題も豊富で、ゲームやリカちゃん人形や空軍機や兵器など、色々な分野でマニアックに詳しく書かれているのですが、医学関係のことは気になることが多いです。両さんこと、両津巡査が“リンゴ病”で高熱を出し、フーフーいっている絵があったのですが、リンゴ病は熱なんか出ません。もっとも病気のことをリアルに描いても面白くないかもしれないですね。(^-^)
ところで伝染性紅班はほっぺが真っ赤になることから、リンゴ病とよばれます。症状は、普通熱は出ませんし、元気もあるのですが、両頬が赤くなり、腕や太いももの部分にレース模様と呼ばれる淡い発疹がみられます。
ヒトパルボウイルスB19というウイルスによっておこる病気ですが、他のウイルスと違って頬が赤くなったり、発疹が見られた時にはもうウイルスは身体のなかにおらず、他の人にはうつらないのです。実はパルボウイルスは2~3週間前に感染していて、発疹が出る前にうつるので、リンゴ病の子どもを隔離しても感染は防げないのです┐(-。ー;)┌ヤレヤレ
顔が赤くても熱も出ないし、元気でうつりもしないのでが、ここで強調しておきたいことは、身体の中にウイルスがいなくても身体の中で何も起こっていないわけではないということです。ウイルスがいる間は子どもはあまり症状を訴えませんが、大人は全身倦怠感が強かったり関節リウマチのような関節症状がみられることもあります。リンゴ病回復後に心筋炎や急性脳症などの重い病気や溶連菌感染後と同じような急性腎炎などの病気につながるような免疫反応は続いていると考えられます(┐・・┌)ゲッソリ…
うつらないし、元気で普通は軽く済むので、集団生活は可能ですが、運動会でがんばるなどの激しい運動やスイミングや海水浴などは避けたほうがよいと思います。また、強い太陽光線などにあたると、一度消えかけた発疹がまた、ひどくなったりします。何週間も繰り返すこともあります。
パルボウイルスB19はリンゴ病以外に、溶血性貧血の子供の溶血発作や妊婦の流産など、色々な病気に関係することがあり、なかなか油断ができないですね。やはり、軽い病気もなめたらあかん!!ということですね(><*)ノ~~~~~サヨナラ
肺炎球菌ワクチンについて

2010/03/18
肺炎球菌は鼻やのどにいるときは、おとなしくしていますが、抵抗力が落ちたときなどに、血液など普段は菌のいない場所に入り込むといろいろな病気をおこします。
肺炎球菌は細菌性髄膜炎、菌血症、肺炎や中耳炎などの病気を引き起こしますが、赤ちゃんの命にかかわるようなことも少なくありません。
肺炎球菌はそのまわりを夾膜という膜で保護されているため、免疫が働きにくいのです。幼い赤ちゃんほど肺炎球菌に対して、免疫を働かせることができず、重い病気を起こすことが多いのです。
この厄介な夾膜に赤ちゃんでも免疫をつけることができるように工夫されたワクチンが今回登場する肺炎球菌ワクチンです。
すでに10年以上前から多くの国で使用され、現在は45カ国で定期接種に組み込まれています。WHOも定期接種化を推奨しており、急速に定期接種に組み入れる国も増えています。定期接種として肺炎球菌を実施している国では重症な肺炎球菌感染症は激減しています。
日本では、ようやく任意接種として接種が可能となりますが、抗生物質の乱用により抗生物質の効かない肺炎球菌が増えており、日本でこそ必要なワクチンといえます。重要なワクチンですが接種費用が高く、公費負担による定期接種化が切望されます
2ヶ月から9歳以下の子供に薦められますが、幼い赤ちゃんほど重い病気を起こしますから、早めにワクチンで予防することが望まれます。具体的な接種スケジュールはお知らせページをご参照ください。
1歳未満児のインフルエンザワクチン接種について

2009/11/17
新型インフルエンザワクチンの接種が始まりましたが、1歳未満の乳児は接種対象者から外されており、1歳未満の乳児のいる家庭ではその両親が優先的に接種することになっています。それは1歳未満児に接種しても効果が期待できず、次善の策として両親に接種して、家庭内にインフルエンザウイルスを持ち込まないようにしたほうが有効だと考えられているからです。
新型インフルエンザワクチンに限らず、従来の季節性のインフルエンザワクチンも日本では、他の国では例を見ない根拠のない接種量が設定されており、1歳未満の乳児の接種量が少なすぎて効果が期待できないのです。長年にわたって接種されてきた量は科学的な根拠のないもので、このようなうち方をしている国は世界中どこにもありません。また、日本でもインフルエンザワクチンのような不思議な接種量を設定しているワクチンは他にありません。
日本では新型でも季節性でも一回のインフルエンザワクチンの接種量は
6ヶ月以上1歳未満 0.1ml
1歳以上6歳未満 0.2ml
6歳以上13歳未満 0.3ml
13歳以上成人まで 0.5ml
となっていますが、日本以外の国では一回のインフルエンザワクチンの接種量は
6ヶ月以上3歳まで 0.25ml 3歳以上成人まで 0.5ml
となっています。
2004年に厚労省の研究班は「1歳未満のインフルエンザワクチンを接種しても効果が期待できない」という結果を出していますが、ワクチン接種量の再検討は急務であると考えられます。
小児のインフルエンザの第一人者である菅谷憲夫先生は「米国では1歳未満児に0.25mlを二回接種している。日本でも1歳未満児の接種量をせめて0.2mlに増やさない限り、ワクチンの効果は見込めない。」と主張されています。1歳以上の年齢でも接種量は少ないのですが、二回接種をするので、かろうじて効果が期待できるということです。新型インフルエンザが流行ったときこそ、接種量が見直されると期待していたのですが、残念です。
新型インフルエンザウイルスの特徴

2009/11/17
新型インフルエンザの流行が広がってきていますが、現在のところ、わかっている範囲で季節性インフルエンザウイルスと比較して、新型インフルエンザウイルスの特徴について、まとめてみたいと思います。
1)潜伏期間;
季節性インフルエンザでは潜伏期は2~3日と短いのですが、新型の場合はやや長い傾向があり1~7日とかなりばらつきがあるようです。
2)感染可能期間;
発症前1日から発症後5~7日程度まで感染させる可能性があるといわれますが、小児ではさらに長く10日間程度の可能性があるいわれています。集団生活に戻るのは解熱後2日となっていることが多いのですが、タミフルなど忼インフルエンザ薬を使用した場合、早く解熱することが多く、解熱後2日ではいかにも早すぎ、感染を拡大させる可能性があります。
3)発症年齢;
20歳未満の若者、特に0~5歳の小児に多いのが特徴。神戸などでの高校生など学校を中心とした集団感染の発生の仕方をみるとかつての学校を中心としたインフルエンザワクチンの集団接種は優れた戦略であったとあらためて感じさせられますね。実際、科学的に再評価する研究成果もまとめられています。
4)臨床症状;
症状だけでは新型インフルエンザと季節性インフルエンザを区別することはできません。厳密には遺伝子検査(PCR)が確定診断には必要ですが、7月から現在までみられるA型インフルエンザの98.1%は新型インフルエンザなので現在はA型インフルエンザ=新型インフルエンザと考えて差し支えないと考えられます。
5)致死率;
季節性インフルエンザでは0.1%以下となっていますが、WHOによると推定死亡率は0.45%となっていますが、日本ではいまのころと比べ物にならないくらい低い(この原稿を各時点で20名以下)のです。これはタミフルやリレンザなどの忼インフルエンザ薬を早期に使用することの影響が大きいと考えられます。かつては専門家も発熱期間を1日か2日程度短縮するだけで、重症化は防げないと考える人が多かったのですが、最近では早期に忼インフルエンザ薬を投与することで重症化を防ぐ可能性が示されています。
6)検査所見;
インフルエンザの迅速診断キットは絶対ではありません。日本のキットは改良を重ねてきて、ずいぶん良くなってきているし、実際に使用してみると非常に有用であるのは間違いありませんが、完全ではありません。よく保育園などで新型インフルエンザが出たので、保母さんから、少しでも熱があったら、受診して検査をしてもらってくださいと言われることが多いのですが、迅速検査陰性がインフルエンザの感染のないことの証明にはなりません。さらに新型インフルエンザでは季節性インフルエンザに比べて陽性率は低くなります。(日本のキットはもっと良いと考えられますが、米国では40~60%であることが示されています)迅速診断だけでなく、臨床症状、流行状況なども合わせて総合的に判断する必要があります。
ワクチン・ギャップについて
2009/07/31
日本の医療レベルはトータルで見るとその高い平等性・効率性から医療水準第一位であるとの評価をWHO(世界保健機構)から受けていると聞くと意外に思われる方もおられるかもしれません。
夜中でも休日でもすぐにインフルエンザの検査が出来て、タミフルが処方される。すぐに必要があればCTスキャン検査などの高度の検査も受けられるなどという国は日本以外にはありません。大田区内にあるCTスキャンの撮影装置の台数とイギリス全体にあるCTスキャンの撮影装置の総数はほぼ同じだそうです。
ところが予防接種となると、とても先進国とはいえない低レベルにあるのです。欧米のみならず、近隣のアジア諸国に比べても、子供たちが受けられるワクチンは極端に少ないのです。「ワクチン・ギャップ」という言葉は、もともと貧困であるために、低開発の子供たちが十分にワクチンを受けられないことを意味して使われていました。ところが、日本のような経済の発達した国でも、外国に比べると立派な「ワクチン・ギャップ」が存在するのです。
麻疹や風疹が今時流行るのは、先進国では日本だけです。平成18年度から、ようやく先進国では一番遅れて、二回接種が導入されたのですが、それまでは一回接種に固執していました。麻疹の流行がおさまらず、海外から「麻疹の輸出国」として批判をあびてきました。いまでも重い麻疹の後遺症で苦しんでおられる方も沢山おられます。
ワクチンの二回接種を徹底すれば、「過去の病気」とできるのです。
ムンプス(おたふくかぜ)は後天性難聴の原因として、注目されていますが、ムンプスのワクチンを定期接種でやっていないのは先進国では日本だけです。
最も大きな緊急性のある問題は、日本では抗生物質の効かない耐性菌が増え続けているのに、世界中で定期接種として実施されているヒブワクチンなどの細菌ワクチンがほとんど実施されていないことです.重い乳幼児の細菌性髄膜炎の原因となるヒブ菌に対するヒブワクチンは安全で有効性が高く、早期に定期接種となることが切望されます。予防接種で防げる重い病気で子供が命を亡くしたり、後遺症を残して苦しむということはあってはならないことです。
日本の予防接種制度が抱える問題は根は深いですが、もっともっとみんなが知る必要がまずあると思います。解決の難しい問題もまず知るところから始まるのです。
新型インフルエンザ

2009/05/10
A型インフルエンザは毎年少しずつ抗原性を変えながら、流行を繰り返しています。少しずつ抗原性が変わるので一度かかってもまた同じウイルスにかかったりしますし、インフルエンザの予防接種も毎年する必要があるのです。このような小さな変化は毎年繰り返し起こっています。
ところが20年から40年に一回の割合で今まで人類が経験したことのないような遺伝子が鳥や豚などほかの動物ではやっているウイルスから持ち込まれて、新型インフルエンザとして、世界的な大流行(パンデミック)を起こします。
人類は前世紀の間に3回のインフルエンザの世界的大流行(パンデミック)を経験しています。第一回目は1918年のスペインかぜで、世界中で2000万人以上の人が死亡。第二回目は1957年に出現したアジアかぜで、さらに第3回目は1968年の香港かぜです。1977年から見られらソ連かぜは新型ウイルスではなく、スペインかぜのウイルスが再出現したもので、シベリアの凍土の中かどこかでウイルスが眠っていたものだと考えられています。現在毎年見られるAソ連型インフルエンザもA香港型インフルエンザも大流行を起こしたスペインかぜや香港かぜの子孫たちです。アジアかぜのウイルスはどこかへ消えてしまって行方不明です。
豚の間でもインフルエンザの流行は繰り返されています。普通ウイルスは種の間を超えて感染しません。たまたま豚の間で流行っているインフルエンザウイルスが人に感染することはあっても、そのウイルスがほかの人に感染することはありません。ところがウイルスの性質が変わって、人から人へ感染しやすいようになるともう豚のインフルエンザではなく、新しい人のインフルエンザになります。今のところあまり毒性は強くないようですが、世界中の人が免疫を持っていないので感染が拡大して、重症化する人も出てきます。
今回の新型インフルエンザもパンデミックを起こした後は、普通のインフルエンザとして毎年少しずつ形を変えて、流行を繰り返すことになります。そのときは、Aメキシコ型インフルエンザと呼ばれるのでしょう。メキシコかぜはあまりたいしたことがないと良いのですが。
解熱剤について

2009/07/31
子どもが高熱を出したときに解熱剤を使っても下がらないということで心配となって夜中に救急受診される方も少なくありません。先日も東邦大学の平日夜間の子ども救急を担当していたとき、心配な病気ではないということを説明したのですが、解熱剤を使っても熱が下がらないのに心配がないとはどういうことなの!!と怒られてしまいました。いろいろと説明してやっと帰っていただいたのですが、このようなことは非常によくあります。
子どもが熱を出すこと自体心配になり、まして高熱となると心配になると思いますが、熱そのもので病気が重くなったり、脳細胞が影響を受けて後遺症を残すなどということはないのです。もともとの病気が重い場合に後遺症を残すことは確かにあります。しかし、これも熱が高いせいではないのです。解熱剤を使って熱を下げることで重症化を防ぐことはできません。
ウイルスなどからだの中に外敵が侵入してくるとウイルスを食べたマクロファージなどが脳の視床下部に連絡します。視床下部は全身に発熱するように指令を出します。(実際にはインターロイキン1などというサイトカインを多量に分泌します)抹消の血管が収縮したり、筋肉をふるえさせて、熱を動員します。手足は冷たくなるし、がたがたと震えはとまりません。インフルエンザウイルスなどが侵入してくると身体は頑張って熱を出しているのです。
苦労して熱を出すのは身体を守る大切な働きがあるからです。ウイルスは熱に弱く、熱が高くなると免疫の働きが活発になって、ウイルスの排除に役立ちます。子どもは高熱を出してウイルスと戦っているのです。
変温動物であるトカゲを使った実験では病原菌を注射したときに高温に体温を設定したトカゲは全部生き残ったのですが、体温を低くしたトカゲはほとんど死んでしまったというのです。このような極端な実験は人間では出来ませんが発熱について考えさせられる実験だと思います。
子どもが一生懸命熱を出して頑張っているのだから、邪魔をすることは基本的にないのですが、頑張りすぎると参ってしまいますね。病気を治すためや重症化を防ぐために解熱剤を使う必要はないのですが、熱を少し下げて楽に休めるようにしてあげるのは悪い事ではありません。それも平熱まで下がらなくても、40度前後の熱が39度そこそこまで下がればずいぶん楽になり、解熱剤は十分に効いているのです。また、熱の上がり始め、どんどん熱が上がっていくときには効きにくいのです。
亜急性硬化性全脳炎(SSPE)

2009/03/28
長い病名ですが、麻疹のもっとも恐ろしい合併症です。普段の麻疹脳炎ももちろんあるのですが、SSPEは麻疹にかかった後、完全に治ってから、麻疹のウイルスが何年間も体のどこかに隠れていて、変わり者となったウイルスが脳に悪さをするのです。麻疹罹患後、数年間無症状な期間があってから、徐々に神経症状があらわれ、数か月から、数年の経過(亜急性の経過)で神経症状が悪化し、数年から十数年の経過で死にいたる大変重い病気です。
最初は学校の成績低下、記憶力の低下、感情不安定といった精神症状や歩行が下手になった、字が下手になった、持っているものを落とすなどの症状があらわれ、次第に筋肉がピクピク動くミオクローヌスの症状や知的障害が進行し、運動障害はさらに進行して、歩行も困難になってきます。やがて、意識もなくなり、死にいたるのです。
発症頻度は、麻疹にかかった人の数万人にひとりの割合で、現在、国内で150人ぐらいだとされています。以前は一年間に10-15名くらい発症していましたが、最近では麻疹の流行の減少にともなって、SSPEの流行も少なくなってはきており、5-10人程度となっています。麻疹ワクチンの接種が徹底し、麻疹の流行がみられなくなった国(今時、先進国で麻疹が流行るのは、日本ぐらいですが…)では、SSPEもみられなくなっています。
原因は不明な点が多いのですが、一歳未満やステロイドホルモンや免疫抑制剤などを使用しているような免疫機能が低下している状態で麻疹にかかると発症することが多いのが特徴です。麻疹ワクチンの徹底がもっとも重要なのですが、麻疹ワクチンの定期接種の対象外の年齢のこどもやワクチンを受けたくても受けれない人がなりやすいといえます。
SSPEはめったにならないまれな病気ですが、大変に重い病気です。まれなだけになった子供の親はなぜ自分の子供がという苦しみも深くなります。
麻疹やSSPEは大変重く、心配な病気ですが、ワクチンで防げる病気なのです。日本でも、先進国で一番遅れて、麻疹ワクチンの二回接種を導入したのですが、二回接種を徹底すれば、先進国並みに、麻疹は過去の病気といえるようになります。麻疹の流行をなくして、はじめて、SSPEにかかる人もなくなります。
ワクチンで防げる病気VPD

2009/03/18
VPDとはVaccine Preventable Disease の略で文字どうりワクチンで防げる病気のことです。ワクチンで防げる病気で子供たちの健康と命が損なわれる事、こんなに残念なことはありません。
日本は予防接種に関してかなり特殊な国で、「ワクチン・ギャップ」という言葉が使われるほど、日本の子供たちが受けられる予防接種の数は少なく、また不合理な面が多く、さらに改善することも簡単ではありません。
日本で、お父さんやお母さんに予防接種のことを話すとまず聞かれることは、副作用はどうかということです。マスコミも優秀なワクチンがあるのに、子供の命が奪われることがあっても興味は示しませんが、ワクチンの副作用となると(ほとんど科学的な根拠もないものが多いのですが)大々的に報道します。厚生労働省の役人もワクチンで防げる病気で、よその子が死んでも、他人事で平気なのですが、ワクチンの副作用ということになると、大変神経質になります。決して、予防接種制度を見直そうとか、徹底しようとは考えません。
麻疹も代表的なVPDですが、よく予防接種をしても、麻疹には一度はかかるんでしょうとか、かかっても軽くすむぐらいでしょうなどと、言われることがありますが、今時、先進国と呼ばれる国で麻疹が流行するのは日本ぐらいです。平成18年度から、先進国のなかで一番遅れて、導入されたMR(麻疹・風疹混合ワクチン)の二回接種が徹底されれば、国内から麻疹や風疹がなくなり、はじめて皆が病気から守られることになるのです。
また、自然にかかった方が子供のうちなら軽くすむし、免疫もしっかりついてよいなどと主張される方もおられますが、風疹などは、一度かかっても再感染はありますし、思わぬ重症な病気を起こすこともあります。お母さんが再感染した場合には、発疹は必ずしも出ないのですが、おなかの赤ちゃんが先天性風疹症候群になることもあります。
10年以上前から世界中で実施されているヒブワクチンも、ようやく昨年12月から実施はできるようにはなりましたが、先進国のなかで定期接種として実施していないのは、日本だけです。世界のタミフルの70%も消費するのに、ヒブワクチンもやれない国。不思議な国ではあります。
タミフル

2009/03/07
2001年タミフルが認可されるようになってから、日本では世界のタミフルの生産量の70%を消費するほど、使用されてきました。ヒブワクチンなどが必要な予防接種はアジアで二番目にやらない国であるのに、どこか変な国だと思います。インフルエンザは薬があるから、予防接種なんかしなくてもいいんだよねなどと私がよく行く釣り船のおばちゃんまで言っていたので、あきれたこともありました。インフルエンザの中程度の流行の時でさえ、タミフルが足りないということで大騒ぎになり、タミフルをもとめて、大学病院に夜間救急患者がおしよせたり、いろいろな医療機関から薬局にも問い合わせが集中したり、なかなか大変でした。一昨年からは、インフルエンザの時にタミフルを飲むと異常行動をおこしたり、転落事故をおこして死亡したりするということで大騒ぎになりました。(これは以前このホームページでも取り上げたのですが、薬のせいでなく、インフルエンザウイルスそのものによる症状です。外来にコピーがあります。)
いろいろと世間を騒がせるタミフルですが、昨シーズンあたりから、タミフルが効かない耐性ウイルスが増えているということが問題になっています。今シーズンはAソ連型のウイルスはほとんどすべて耐性ウイルスとなっています。現在流行しているインフルエンザにはAソ連型、A香港型、B型と三種類あるのですが、今年の一番多いのはAソ連型ですが、実際に使用してみると確かに効きが悪いと感じる事もありますが、まったく効かないと言う事は少ないようで、高度の耐性ではないようです。
細菌でもウイルスでも、抗菌薬や抗ウイルス薬を使い続けると、薬の効かない菌やウイルスがたまたま出来ると、薬が効かないのでどんどんと増えてくるのです。結核菌などが典型的なのですが、これを薬剤の選択圧といいます。今回のこのAソ連型のインフルエンザはこの薬剤の選択圧によらない自然発生的な耐性ウイルスの増加で、タミフルをほとんど使用していない北欧諸国から世界中に広がってきたものです。
タミフルは依然、有効な薬ですが、タミフルはウイルスを殺す薬ではなく、タミフルで症状は軽くなっても、インフルエンザ脳症を防ぐことは出来ません。やはり、現在最良のインフルエンザ対策はみんなが予防接種を受ける事です。(いつも、そこに落ち着くなーと言う声が聞こえてきそうです…)
MR(麻疹・風疹混合ワクチン)二回接種について

2009/02/21
麻疹も風疹も予防接種で防げる病気です。ただ、一回接種では流行を抑えることはできないことは以前から、よく知られており、多くの国で二回接種が行われてきました。先進国といわれる国の中では日本だけが一回接種を続けており、流行を繰り返ていました。二回接種を徹底している国では、麻疹、風疹はすでに過去の病気となっています。たまに発生する麻疹などは日本から持ち込まれたものが一番多く、世界中から『麻疹の輸出国』として、国際的な批判を浴び続けて着ました。
やっと平成18年4月から、日本でも、麻疹・風疹混合ワクチンの二回接種が導入されたのですが、まだ、2007年と2008年には1万人をこす患者数が報告されています。2012年までに麻疹を国内から排除するという国際的公約をもとに、2008年4月から、中学1年生、高校3年生を対象にそれぞれ3期4期として二回目の接種をする機会をむこう5年間の臨時措置として行われているのですが、9月の段階で3期が56%、4期が48%と低迷しています。積極的にワクチンを受ける方は早めに受ける傾向がありますので、まだ対象の半数近くが受けていないのではないかと心配されます。中学1年生と高校3年生の方は二回目の接種を公費で受けるチャンスはあと1か月半しかありません。一人でも多くの方に受けていただきたいと心から願っています。
麻疹や風疹は一生に一度はかかるものだと考えておられる方も少なくありません。どうせかかるものなら、大人になってかかるよりも子供のうちにかかっておいた方がよいと言うのでしょう。しかし、風疹は一度かかっても再感染があり、麻疹はとても重い病気で、とんでもない後遺症を残す事もあります。また、自分の子供だけでなく回りにとんでもない迷惑をかけてしまう事もあります。流行をなくして、はじめて、本当に病気から守られます。
集団生活に入る前にせめて自分の子供が麻疹や風疹のウイルスをばらまいて皆に迷惑をかけないように、きちんと、必要なワクチンは済ませておく子本的な義務があるということを学校でも親も含めて子供たちにも指導していく必要があると思います。日本のワクチン行政は話にならないほど遅れていますが、厚生労働省まかせではだめで、学校もマスコミも保護者もワクチンのことを真剣に考えなくてはいけないと考えます。
いまなぜヒブワクチンなのか

2009/11/30
いまなぜというより、いまさらなぜといったほうがよいような気もしますが、ともあれ昨年の12月19日から待望のヒブワクチンが発売され、日本でもヒブワクチンの接種が可能となったのですが、まだ、ワクチンの量も限られており(必要な量の25%程度)、医療機関でもそんなに自由にワクチンを入手できる状態ではなく、任意接種なのでお金もかかります。(ヒブワクチンはフランスから輸入されます。)
ヒブ(Hib)というのは、インフルエンザ菌b型の略称で、毎年流行るインフルエンザウイルスとはまったく別物です。電子顕微鏡もなく、ウイルスの存在も知られていなかった時代に、インフルエンザの原因と間違えて、名付けられたのが、いまでもそのままインフルエンザ菌と呼ばれているのです。
インフルエンザ菌にもいろいろ種類があるのですが、b型インフルエンザ菌は病原性が高く、しかも幼い乳幼児ではヒブに対して免疫を作ることができず、いったん血液の中に入ると血液の中を自由に広がっていき、髄膜まで達すると重い性菌性髄膜炎をおこすことがあるのです。ヒブは髄膜炎の他、重症の喉頭蓋炎や敗血症や骨髄炎などもおこします。幼い乳幼児はヒブに対して、無力なので、ワクチンで免疫を付けておくことが必要です。
ヒブワクチンは、その有効性と安全性から、すべての国で定期接種として実施すべきであるとWHOが推奨してから、もう10年の歳月がたちます。ヒブワクチンは現在100か国以上の国で接種され、90か国で定期接種となっています。定期接種として、ヒブワクチンを実施している国ではヒブによる乳幼児の細菌性髄膜炎は激減しており、欧米諸国ではほとんど過去の病気となってきています。
日本では抗生物質が乱用されてきたために、抗生物質の効かない菌(耐性菌)が急増しています。ヒブも例外ではなく、抗生物質の効かない耐性菌が多くなってきて、たとえ、早期に髄膜炎の診断がついても、抗生物質で子供たちの命を守ることがますます困難になってきています。ワクチンで防げる病気でかけがえのない幼い命が失われることはなんとしても避けたいものです。抗生物質の乱用により、耐性菌が増えてきている日本でこそ、ヒブワクチンの定期接種化がぜひ必要なのです。
ワクチン・ギャップ

2008/12/17
日本の医療はその高い平等性・効率性から医療水準第一位の評価をWHOから受けていますが、予防接種についてはとても先進国とはいえない低レベルにあります。欧米のみならず、近隣のアジア諸国に比べて子供たちが受けられる予防接種の数が極端に少ないのです。「ワクチン・ギャップ」という言葉はもともと貧困さのために、低開発国の人達が十分にワクチンがうけられないことを意味して使われました。しかし、日本のような経済の発達した国でも、外国と比べると立派なワクチン・ギャップが存在するのです。
例えば、ムンプス(おたふくかぜ)のワクチンを定期接種で全員にやっていない国は先進国では日本だけです。麻疹のワクチンを平成18年度まで一回しかやっていなかったのは、先進国では日本だけです。麻疹や風疹が流行るのは、今時、先進国では日本だけで、“麻疹の輸出国”として、世界の批判をあびてきました。ワクチンの二回接種を徹底すれば、“過去の病気”にできるのです。
問題点はいろいろありますが、緊急性を要する重大な問題点としては、世界中で行われている細菌ワクチンが定期接種として実施されていないことです。日本では抗生物質が乱用といってもよいくらい多量に使用されているために、抗生物質の効かない細菌(耐性菌)が急速に増えています。今回、すでに15年以上前から世界中で使用されて、乳幼児の細菌性髄膜炎の予防に大きな効果をあげてきたヒブ(インフルエンザ菌b型)ワクチンがようやく使用されるようになろうとしていますが、定期接種には程遠い状態です。小児科学会誌にのった論文によると、ヒブワクチンを公費で定期接種に組み込むと、年間86億円の医療費削減効果があると試算されています。ヒブ(インフルエンザ菌b型)の抗生物質が効かない耐性化が急速に進んでいる日本でこそヒブワクチンの定期接種化が必要なのです。また、もう一つの子供に重症感染症をおこす肺炎球菌も抗生物質が効かなくなってきており、これも乳幼児にも有効な結合型肺炎球菌ワクチンが実用化され、海外では使用され、大きな成果をあげているのですが、日本ではまだ認可されていません。
ワクチン・ギャップには行政の縦割りの弊害のどいろいろな問題があると思いますが、みなさんにもワクチンの問題を知っていただきたいと思います。
ノロウイルスとは何か

2008/12/15
吐く風邪が多くなってきました。ウイルスによる胃腸炎はロタウイルスとノロウイルスが大部分を占めているのですが、今年はまだロタウイルスは検査をしても、ほとんど検出されないので(二例のみ)、その大部分がノロウイルスによるものと考えられます。また、実際に症状、経過からみてもノロウイルスと考えられる場合が多いです。
二年前に大流行して、急に有名になったノロウイルスですが、急に現れた新種のウイルスではなく、以前からノーウォークウイルスとか小型球形ウイルスなどいろいろな呼ばれ方をして、毎年流行を繰り返していました。2002年の国際ウイルス学会でノロウイルスと呼ぶことになったのです。
ノロウイルスは感染力が強く、100個以下のウイルスでも感染してしまうといわれています。食中毒をおこすウイルスとして有名ですが、ノロウイルスというとすぐ牡蠣(かき)の写真や話が出てくるので、生産者が困っているという話がありました。実際に牡蠣からノロウイルスが検出された例は少ないということですが、しっかり、火は通した方がよいでしょうね。発端は食中毒でも、感染力が強いので、ヒトからヒトへ急速に流行は広がっていきます。
ノロウイルスというと、何か恐ろしげに響くのか、一瞬顔がこわばって、引いてしまう方が多いようですが、実際にはロタウイルスのほうが症状が重く長引くことが多いのです。潜伏期は1~2日で、症状も1~2日ぐらいで治まってしまうことが多いようです。ただし、乳児や老人は重くなることもあるので注意が必要です。主な症状は発熱(高熱がみられることもあります)、嘔吐、下痢ですが、子供の場合は嘔吐だけで下痢がみられないこともよくあります。成人では下痢だけのこともあります。一回かかっても、はしかなどと違って、終生免疫とならず、何回でもかかってしまいます。
脱水に気をつけて寝ていれば治るのですが、感染力が強いので、二次感染の予防が大切です。吐物には大量のウイルスが含まれているので、素手ではさわらず、ビニール手袋などを使用し、塩素系消毒薬(家庭用漂白剤)を浸したペーパータオルなどで吐物や付着した便を覆い、そっとふき取る。その後、ハイターなどを浸したペーパータオルなどでその周囲を覆い、10分以上放置する。汚物のついた洗濯物も別に洗います。流水による手洗いも重要!
ヒブワクチン

2008/11/29
ヒブというのはインフルエンザ菌b型(Hib)のことで、2歳以下の乳幼児の細菌性髄膜炎の主な原因菌です。インフルエンザ菌というと毎年冬に流行するインフルエンザウイルスと紛らわしいと思いますが、インフルエンザウイルスとはまったく別な細菌です。まだ、電子顕微鏡もなく、ウイルスの存在が知られていなかった時代、ウイルスでおこる毎年流行するインフルエンザの原因として、誤って命名されたのを現在でも、そのままインフルエンザ菌と呼んでいるのです。
インフルエンザ菌にはいろいろ種類がありますが、インフルエンザ菌b型(以下ヒブと表記します)は毒素が強く、しかも來膜という多糖体によって包まれているのです。ヒブ感染から自分を守るには、この來膜に対する免疫が必要なのです。ところが、2歳以下の子供にはこの來膜に対する免疫をつくることが出来ません。ヒブによる髄膜炎にかかった子供さえ、この來膜に対する免疫をつくることが出来ません。ところが人体に無害なたんぱく質をこの來膜の多糖体にうまくつけてやるとヒブの來膜に対する免疫をつけるワクチンを作れることがわかり、これがヒブワクチンです。非常にユニークなワクチンで実際にヒブによる髄膜炎にかかった子供より、しっかり免疫をつけることが出来ます。
ヒブは決してまれな細菌ではなく、子供たちの鼻の中などに普通によくいます。普通にいるだけでは、なんともないのですが、なにかのきっかけで血液の中に入るとヒブは來膜というよろいのようなもので、シールドされているので、幼い子供の免疫も頑張るのですが、びくともせず、静かに血液の中を広がって行きます。やがて、脳を包む髄膜に達して、重症な細菌性髄膜炎を起こすことがあります。大抵は何事もなく、不顕性感染を繰り返すうちに次第に免疫をつけていきますが、幼い子供ほど、ヒブにはまったく無力なので、ワクチンで免疫をつける必要があります。
1988年からヒブワクチンは使われ初め、乳幼児のヒブによる細菌性髄膜炎は激減し、世界中で使われていますが、日本では導入が先送りにされ、のびのびになっていたのですが、ようやく日本でもヒブワクチンが使用出来るようになります。しかし、定期接種ではなく、お金がかかってしまい、早期に公費による定期接種化が切望されます。長くなりますが、最後にヒブ髄膜炎でお子さんをなくされたお母さんの声を一部紹介します。
『私の子供は入院して、一日で逝ってしまいました。この日のことを私は一生後悔し続けなければなりません。我が家では予防接種と名のつくものはすべて受けていました。ワクチンが日本にあったならば、わが子を毎日だきしめて、ささやかですが幸せな日々を送っていたと思います。こんな悲しい思いは私だけで十分です。早く公的予防接種になってほしいと思います。
クループ症候群

2008/11/01
昼間は割と元気だった子が夜になると急に今までに聞いたことがないような犬が吠えるような(あるいはオットセイの鳴き声に似た)ひどい咳をして、声もひどくかすれて、苦しがります。突然のことなので、あわてて夜間救急外来を受診することが多い病気です。
嗄声、吸気性喘鳴、特徴的な犬吠様咳嗽(けいばいようがいそう)をクループ症状といいますが、これはもともとジフテリアの症状で、真性クループというのに対して、普段よく経験するウイルスによるものをジフテリア以外のクループと言う意味で、仮性クループなどといっていました。今はDPT三種混合ワクチン(ジフテリア・百日咳・破傷風)の普及により、ジフテリアはほとんど見られなくなったので、あまり仮性クループとは言わずに、クループ症候群と言われることが多くなってきました。
原因はいろいろなウイルスや細菌でおこりますが、最も多いのはパラインフルエンザウイルス(インフルエンザではありません)によるものです。RSウイルスなどもおこします。声を出す声帯があるところはもともと気道が狭くなっており、そこに炎症が起こって腫れるとますます狭くなり、息を吸えなくなって苦しくなり、独特の症状がみられます。(喘息は息が吐けなくなるのです。)
治療はむくみをとる吸入が奏効します。むくみをとるためにステロイド剤を使用することもあります。細菌性のクループは重くなるので入院治療が原則ですが、ウイルス性のクループは自宅で安静にします。洗濯物を干しておいたり、加湿器があれば使用し、部屋の空気を乾燥させない様にします。また、興奮すると悪化するので、難しいですができるだけ、激しく泣かせたり興奮させたりしない様にすることも大切です。
細菌によるものは重症で、b型インフルエンザ菌(インフルエンザウイルスとは違いますよ)によっておこることが、多いですが、昔、病院で重症細菌性クループの子供を担当したとき、酸素テントの中の子供をみて、ひとりのおなあさんが、“ジフテリアだ…”とつぶやいたのが印象的で心に残っています。きっと、むかし、どこかで見たことがあったのでしょうね。
予防接種を受ける理由

2008/10/11
だいぶ少なくなったと思いますが、予防接種を受けるよりも実際に病気にかかった方が免疫がしっかりついて良いと思っている人もおられるようです。小児科外来でもこのワクチンは、受けた方がよいのか聞かれることも少なくありません。今回は予防接種を受ける理由を考えてみたいと思います。
1)病気にかからないようにする。
当たり前のようですが、予防接種の対象になっている病気には、かかると心配なことが多い病気です。病気自体が重くてつらいこともありますが、合併症も心配なことが多いのです。例えば、おたふくかぜは症状がほとんどでないような軽い場合でも、深刻な難聴をのこりたり、妊娠初期に妊婦が風疹にかかるとお腹の赤ちゃんに心臓病や白内障や難聴などがみられる先天性風疹症候群になってしまうことがあります。
2)人に病気をうつさないようにする。
これが本当は大切なことだと思います。子供がウイルスによる病気にかかってしまうと回りにそのウイルスをまき散らしてしまいます。病気が流行する片棒をわが子にかつがせることになります。予防接種を受けたくても受けられないような抗がん剤や大量のステロイドを使用している重い病気の子供まで、ウイルスを感染させてしまうことにもなりかねません。健康な子供ができるだけワクチンを受けることで結果として、予防接種を受けることができない重い病気の子供を守ることのなります。個人の権利ばかり主張して、人に迷惑をかけないということが家庭でも学校でも教えられなくなってきているようです。
3)病気の流行をなくし、地球上から病気そのものをなくす。
かつて天然痘は猛威をふるいましたが、種痘という予防接種により、地球上から天然痘という病気は無くなってしまいました。人から人へしか感染しないウイルスはみんなが予防接種を受ければ、流行はなくなり、やがて地球上から、そのウイルスは消滅して、本当に病気が無くなってしまうことも可能なはずです。そうなれば、本当にみんなが病気から守られることになるのです。麻疹や風疹やおたふくがぜがいまだに流行するのは先進国では日本ぐらいです。実際に多くの国ではすでに過去の病気になっています。
RSウイルス

2008/09/26
RSウイルスは普通は冬に毎年流行し、乳幼児の気道感染症をおこす代表的なウイルスですが、今年は夏から続けて見られます。大学病院に入院している乳幼児も今年は夏からRSウイルスによるものが多いそうです。
RSウイルスは2歳ぐらいまでにほとんどの乳幼児が感染し、年齢が低いほど症状は重く、風邪で済まずに、気管支炎や細気管支炎をおこすことも多く、入院が必要になることもあります。新生児期から成人まで、すべての年齢層せかかることがあり、一度かかっても、完全な免疫は成立せず、何回もかかることがありますが、症状はだんだんと軽くなります。年長児や成人はかかっても、軽い鼻カゼぐらいで済むことが多いのですが、これが主として家庭内での感染源になることが多いのです。(重症化しやすい乳児の感染は比較的軽い鼻カゼの兄弟などからの家庭内感染が多くみられます。)
RSウイルス感染症は咳がひどいですが、意外に咳でうつることは少ないのです。感染者と接触せずに1.8メートル以上離れた場所にいただけではうつりません。主な感染ルートは接触感染です。ウイルスは鼻水や唾液の中では安定しており、RSウイルスを含む分泌物やそれに汚染されたものだどを触ると目や鼻からうつるのです。よく手を洗うことが大切です。
RSウイルス感染症の特徴として、まず鼻がひどくなり、さらに咳がひどくなり、ときに喘息のようにゼイゼイしたりします。発熱は初感染時に多くみられますが、再感染時せも20~30%程度の感染時でみられるといわれています。潜伏期は4~6日であることが多いようです。
特別な治療薬は残念ながらありません。予防接種もうまくいきません。ただ低出生体重児や先天性心疾患などの赤ちゃんは特に重症化しやすいので、予防接種ではないので、効果は一時的ですが、パリビズマプ(シナジス)という抗体を注射して流行期をしのぐという方法もとられます。
インフルエンザワクチン

2008/09/20
インフルエンザワクチンをしても、インフルエンザにかかってしまったという声も耳にすることがあると思いますが、インフルエンザはただの風邪ではなく、高熱も続き、症状もつらいですが、インフルエンザ脳症のような重大な合併症を起こすことがあり、少しでも免疫をつけておくことは、やはり意味があります。
かつて、日本では学童を中心にインフルエンザワクチンの集団接種が広く行われていました。しかし、多数の児童にワクチンをうってもインフルエンザの流行はおこるし、世間の批判も強くなって、1994年集団接種が中止され、希望者だけに行う任意接種となり、ワクチン接種者は激減しました。インフルエンザによる死亡が問題となり、インフルエンザ脳症が多発し、社会問題となってきたのもワクチン接種者が激減してきたこの頃からです。集団接種の中止後、学級閉鎖の数も三倍になっています。多くの人がインフルエンザのワクチンを受けることで、社会全体がインフルエンザから守られてきたということがきちんとした調査であきらかにされてきて、日本の学童を中心とした集団接種は外国からも高く評価されています。ちなみにアメリカやカナダなどでは乳幼児も公費で無料で受けられ、全員接種の方針を取っています。(かつての日本の集団接種の成果を研究したのですね。)
タミフルやリレンザのどのインフルエンザに有効な薬も使われるようになって、予防接種はもう必要ないなどという人もいるのですが、脳症などはまったく防げないし、多用していれば、必ず薬の効かない耐性ウイルスもふえてきます。(私がよく行く釣り船のおばちゃんまで、薬があるからワクチンなんかいらないね、などと言っていました。困ったもんです。)
やはり、最も有効なインフルエンザ対策はできるだけ多くの人がワクチンを受けることです。特に小さなお子さんのいる家庭では家族全員が受けておくと効果的です。
成人の百日咳
2008/09/13
百日咳は決して過去の病気ではなく、小さなお子さんにとっては、今でも命にかかわることがある重い病気です。基本的に熱は出ませんが、特有の激しい咳き込みが続くため、夜も眠れず、朝になると顔がむくんだり、皮下出血が見られたりする事もあります。また、無呼吸発作や重い百日咳脳症を起すこともあり、子供には絶対にかからせたくない病気です。
百日咳は子供だけの病気ではありません。最近、大人の百日咳が増えており、乳幼児の感染源となりことがあり、マスコミなどでも取り上げられています。大人の百日咳も咳がひどく、なかなかつらい病気なのですが、乳幼児の百日咳と違って、症状も典型的でなく、血液検査をしても、子供のような特徴的なデータが得られず、診断が難しく、本当にわかりにくいのです。
百日咳は多くの風邪と違って、ウイルスではなく、百日咳菌という細菌によって起こるのです。有効な抗生物質を使用すれば、菌は死ぬのですが、毒素は長く体の中に残って、症状は軽くならず、激しい咳は続くのです。
子供の百日咳は、予防接種で予防が可能なのですが、残念ながら、今のところ、大人に使える百日咳のワクチンはありません。咳止めなどの対処療法と菌をバラまかないように有効な抗生物質をきちんと飲んで、出来るだけ安静にして無理をしないことです。子供たちには早めに予防接種をしておきたいですね。
感冒薬(かぜぐすり)

2008/09/06
前回の風邪について、考えてみました。風邪というのは分かったようで分からない用語ですが、おもに、ウイルスによっておこり、あまりたいしたことがない病気を漠然とよんでいるということでしたね。
ところで、ウイルスなどの体にとって、有害なものが体の中に侵入してくると、体は全力をあげて、有害なものを排除しようとします。肺の奥に入ってこないように、頑張って咳をして、体の外に出そうとしますし、お腹に入ってくれば、吐いたり、下痢をしたりして早く体の外に出そうとします。また、体に有害なものを何でも食べてしまう細胞も活躍し、有害なウイルスなどを食べると、この細胞は脳に熱を出すように指令をします。多くのウイルスや細菌は熱に弱いので、体の熱が高くなると、むしろ弱ってくるのです。また、熱が高くなると、ウイルスなどを排除しようとする免疫の動きも活発になってきます。風邪の症状というのは、体を守るために頑張っている姿だとも言うことが出来ます。
体を守るためにウイルスと戦っているのなら、基本的に邪魔をする必要はないのですが、防衛反応とはいえ、やりすぎてしまうと消耗してしまうので少し熱を下げてあげたり、痰を出しやすくして、咳を楽にしてあげるのは、悪いことではありません。鼻もひどいと眠れなかったり、吐いたり、下痢しすぎると脱水をおこしたりすることもあります。子供がゆっくり休めて、健康を回復出来るようにサポートしてあげることが大切です。市販の風邪薬を飲んでもよいかというのは、よく聞かれますが、風邪薬で風邪が治るわけではなく、厳しく言えば、気休めにすぎません。(気休めが必ずしも悪いとは思いませんが…)
抗生物質ですが、これはウイルスには全く効果がありません。風邪の大部分がウイルスによるものですから、無効であるばかりか、やたら飲み薬で使う抗生物質を乱用すると、本当に抗生物質が必要な重い病気が隠れている場合に、診断がかえって遅くなり、必要な治療が遅れてしまう危険性があります。抗生物質を乱用すると抗生物質の効かない抗生菌が増えてしまうのはご承知のとうりです。抗生物質は風邪薬ではありません。
抗生物質

2009/11/28
抗生物質は直接細菌を殺したり、増殖を抑えたりできる薬ですが、1940年代以降(太平洋戦争に日本が突入するのが1941年ですから、日本で抗生物質が使われるようになったのは戦後のこととなります。)から、広く抗生物質が使われ、感染症の治療に大きな成果を上げてきました。ところが、抗生物質が広く使われるようになると、すぐに耐性菌といって、抗生物質の効かない細菌が増えてきたのです。そこで、さらに耐性菌にも効く新しい抗生剤が開発され、広く使われるようになると、また、抗生物質の効かない耐性菌が増えてきてしまうのです。新しい薬が作られては、耐性菌が増えてくるという、まさに“いたちごっこ”を繰り返しているのが現状です。
もちろん、病気を起こす微生物は細菌ばかりではありません。ヘルパンギーナやインフルエンザや手足口病もみんなウイルスが起こす病気です。熱を出したりするいわゆる“風邪”の大部分がウイルスで起こります。ウイルスは細菌と全く違って、抗生物質はまったく効きません。
ウイルスは細菌とはまったく違う病原体で、生物といってよいかということも微妙です。昨年から、ベストセラーになった福岡伸一氏の“生物と無生物のあいだ”はなかなか素晴らしい本ですが、その中で、福岡氏はウイルスは、生物ではなく、限りなく物質に近い存在で、ウイルスは生物と無生物のあいだをたゆたう何者かであると述べています。ウイルスは大きさも細菌とは比較にならず、大腸菌をラクビーボールくらいとするとウイルスは種類にもよりますが、ピンポン玉かパチンコ玉ぐらいなものです。細菌は普通の顕微鏡でもみれますが、ウイルスは電子顕微鏡でないと見られないのです。ウイルスは栄養を摂取することもなく、呼吸をすることもなく、老廃物を排出することもなく、生命活動らしいことは一切行わないのです。みずから動くこともありません。動物や植物の細胞に寄生しないと増えることができず、細胞に寄生して、その細胞を利用しつくして、仲間を増やしていくのです。増やすといっても、まったくコピーといってよく、自分のコピーを正確に次々と作っていきます。まるでマトリックスという映画のシーンを思い出します。このエイリアンたちには抗生物質はまったく無効です。つまり、大半の発熱や風邪には抗生剤は効かないのです。
抗生物質を乱用すると、抗生物質が効かない耐性菌が増えてくるという問題がありますが、本当に抗生剤の治療が必要な病気が不十分な抗生剤の使用でかくされてしまったり、診断が遅れたりする危険性があります。細菌性髄膜炎などの重症な病気の診断が平均1.7日遅れてしまうというデータもあります。抗生物質は人類の宝といっても過言ではないほど、大切な薬です。適切に、大切に使いたいと思います。
ヘルパンギーナ

2008/07/12
代表的な夏風邪のひとつです。突然に高熱がでることが多く、喉の奥に、特徴的なブツブツ(発赤に囲まれた小さな水泡や潰瘍)ができて、のどを痛がることが多いのですが、普通2~3日(1~4日)もすれば、解熱し、元気になります。熱が高くなるので、心配になりますが、水分などがある程度とれていれば基本的に心配はありません。嘔吐や腹痛がみられることもあります。通常、軽く済むことが多いのですが、まれには無菌性髄膜炎やもっと重い合併症をおこすこともあります。ウイルスによる病気はなんでもそうなんですが、普通は軽く済むのに予想外に重くなることもありますので、しっかり安静をとらせましょう。ウイルスが原因ですから、抗生物質は効きません。
コクサッキーウイルス(エンテロウイルスの仲間)というウイルスが原因となって起こることが多いのですが、いろいろな種類のエンテロウイルスがヘルパンギーナの原因となるので、何回もかかることがあります。
カンピロバクター腸炎

2008/07/04
カンピロバクターという細菌は動物の腸管内にいて、細菌性の感染性腸炎や食中毒の原因として、サルモネラ菌などと共に最もよく見られます。(ヒトや動物から直接感染した場合には感染性腸炎といいますが、食品として口から感染した場合には、食中毒といいます。)
通常日本では4月から7月ごろに発症のピークがみられるのですが、今年は冬からずっと毎週検出されています。
調理が不十分な鶏の肉が原因となることが多いのですが、鶏以外にも多くの動物(豚や牛)の腸管内にもいて、食中毒の原因となります。動物の糞便に汚染された飲料水から感染する例もあります。ヒト→ヒト、動物→ヒトの感染もあります。最近では海外旅行者の増加にともなって、海外から入ってくる輸入感染症も増加しているといわれています。
症状はおう吐は比較的少なく、腐ったような臭いのする激しい下痢が続くことが多く、血便が見られることもあります。腹痛が強いのが特徴で、時に虫垂炎などの病気とまちがえられることがあるほどです。通常一週間以内で改善することが多いのですが、もっと長く続くこともあります。まれにギランバレー症候群などの合併症がみられることもあります。
潜伏期は2日から5日で、感染力は比較的強く、500個程度の細菌数でも、感染が成立するといわれています。肉などは十分加熱する必要があるのですが、うちの娘は昔から、どういうわけがトリワサや馬サシなどが大好きで困っています…。
百日咳

2008/06/28
DPT三種ワクチンはジフテリア、百日咳、ジフテリアの混合ワクチンですが、どれも重い病気です。特に百日咳は小さなお子さんほど重症になることが多く、大変つらく、重い病気です。症状が重いだけでなく、無呼吸発作や百日咳脳症などの命にかかわるような心配な合併症を起すことがあり、絶対に予防したい病気です。
現在のDPTワクチンは、過去に副作用で問題になったことのある百日咳の菌体成分すべてが、ワクチンに含まれているわけではなく、免疫を付けるのに必要な成分だけが精選して入っている無細胞性ワクチンで、きわめて安全性が高く、生後三ヶ月から、接種することができます。
百日咳は百日咳菌とうい細菌によっておこるのですが、百日咳の重い症状は百日咳菌の毒素によっておこるため、有効な抗生剤を使用し、菌が死んでも、ながく毒素が体に残るためにひどい症状が続きます。抗生剤で治療しても症状は軽くならないし、やはり予防接種をぜひ受けておきましょう。しかし、抗生物質は除菌ということでは効果があり、適切な抗生剤治療を受けることは菌をばらまく危険性を減らすということで意味があります。
ところで成人の百日咳が増えていることが、問題になっています。(このホームページのリンク集に東京都感染情報センターのホームページがありますが、百日咳のところを参照してみてください。)昨年後半から、今年にかけて、例年になく成人の百日咳が多く、成人の百日咳は咳が続くだけで、典型的な症状が出ないことが多く、血液検査をしても、分かりにくいのです。咳が長く続くことは成人でもつらいし、心配になりますが、さらに重症化しやすい、乳幼児の感染源となる危険性が大きいのです。現在の予防接種制度では、年長児や成人に対する百日咳の予防が考えられておらず、今後、年長児や成人に対する百日咳対策が必要になってくると思われますが、現在できるのは、赤ちゃんにはできるだけ早い時期にDPTワクチンを接種するということにつきます。(アメリカ合衆国でも年長児、成人の百日咳の増加が問題になっており、すでに年長児でも使えるDPTワクチンが開発され、使用されています。)
溶連菌感染症

2008/06/04
溶連菌は、のどが痛くなったり、熱が出たりするごくありふれた感染症で、抗生物質がよく効きます。溶連菌以外の細菌は耐性菌といって、抗生物質が効かない菌が増え続けていますが、溶連菌という細菌だけはペニシリンなどの抗生物質の効かない菌は世界中で見つかっていません。一般に風邪の原因になるのは、細菌ではなく、ほとんどがウイルスで、ウイルスには抗生物質ははじめから効きません。小児科の外来で抗生物質を使用しなくてはならないケースはかなり限られているといえます。
溶連菌感染症は、のどが真っ赤にはれて、痛みが強いことが多く、舌も、赤くイチゴのようにブツブツができて、イチゴ舌といわれます。また、全身に細かい発疹がみられることがあり、昔は猩紅熱とよばれ、法定伝染病となっていましたが、今は猩紅熱という病名は使われません。
診断はかなり特徴的なので、診ただけでかなり分かる場合も多いのですが、のどの細菌培養検査や迅速検査をすると確実です。
抗生物質がきいて、すぐに熱も下がり、元気になるのですが、すぐにやめてしまうと、急性腎炎やリウマチ熱の原因になることがあり、ペニシリンなら10日間続けてのむ必要があります。当院でも、急性腎炎になって、入院した人が数名いますが、抗生物質をのむと溶連菌感染症は、すぐによくなるため、短期間で薬をやめてしまっているのです。
合併症としては、急性腎炎とリウマチ熱が有名ですが、他にも、自己免疫的な反応によって、急にチックや頻尿などがみられる脅迫的な神経症状があらわれることもあり(小児自己免疫性溶連菌関連性精神神経障害というとても長い病名がついています)、注意欠陥/多動性障害や学習障害、不安障害、うつ状態、不随意運動、睡眠障害など多彩な異常がみられることがあるといわれています。リウマチ熱は発熱と移動性の関節炎を繰り返し、心臓に合併症をおこすことがある病気ですが、リウマチ熱の症状はそろわないのですが、関節炎が続くことがあり(溶連菌感染後反応性関節炎)、心炎を合併することもあり、注目されています。まさに、“風邪は万病のもと”という感じがします。やはり、溶連菌感染症はきちんと診断し、治療した方がよいと考えられます。
ヒブワクチン

2009/11/29
細菌性髄膜炎は乳幼児の最も重い病気のひとつですが、原因の多くが、インフルエンザ菌b型(Hib=ヒブ)によるものです。インフルエンザ菌というと、インフルエンザウイルスと紛らわしいかも知れませんが、全く別物です。ウイルスの存在について知られていなかった時代に、インフルエンザの人から、たまたま見つかった細菌をインフルエンザの原因と間違えて、インフルエンザ菌と名付けたのです。
インフルエンザ菌には、いろいろな種類があり、Hibという細菌は來膜(きょうまく)という多糖体に包まれており(Hibは多糖体のヨロイを着ていると思ってください)Hib感染から、守られるためには、この多糖体に対する免疫が必要なのです。ところが、2歳以下のこどももにはこの多糖体に対する免疫を作ることができません。幼い時に実際にHibによる髄膜炎にかかった子供さえ、多糖体に対する、免疫を作ることができないのです。それならばHibのワクチンなど無理ではという気がしますが、多糖体に人に無害なたんぱく質をくっつけると、子供でも多糖体に対する免疫をつけることが可能なワクチンができるのです(結合型ワクチン)。これが、Hibワクチンです。
Hibワクチンは1988年に使われ始めてから、乳幼児のHib全身感染症は激減(98%減)し、過去の感染症とさえ、いわれるようになっています。Hibワクチンは世界中の多くの国々で使用され、大きな効果をあげています。WHOもその有効性と安全性を高く評価し、1997年に、すべての国に対して、このワクチンを定期接種プログラムに組み入れることを推奨しています。現在、アジア、アフリカを含む100か国以上の国で導入され、90か国以上の国で定期接種として、行われています。アジアで、このワクチンをやっていないのは日本と北朝鮮だけです。日本では毎年、約500人の子供たちがHibによる髄膜炎にかかり、死亡率が約5%、回復しても2~3割の子供が脳などに後遺症を残すといわれています。
抗生物質の効かない耐性菌が増え続ける日本では、特に早期の導入が望まれるのですが、実際に使用できるようになっても、当面は希望者のみの任意接種ということになり、規定どうり、4回接種すると、自己負担額は合計、約3万円となってしまいます。公費による定期接種化が切望されます。
ポリオ
2009/11/29
かつては、小児麻痺といわれ、日本でも毎年1,300~3,200名の人がポリオにかかっていました。1961年より、5,606名を数える大流行がみられ、開発まもない経口生ワクチンをソ連とカナダから緊急輸入し、全国一斉投与を行って、短期間の間に流行を終息させています。(素晴らしいです)経口生ワクチンの普及により、ポリオ患者は、急速に減少し、日本では、1980年に最後の野生ウイルスによる患者が発生して以後、野生ポリオウイルスは根絶されています。現在、世界でも野生のポリオが見られるのは、アフリカの一部とインドだけになっています。
かつて、世界中で猛威をふるい、恐れられていた天然痘が、予防ワクチンである種痘を徹底的に行うことで、地球上から、「根絶」することに成功しています。次の目標が、ポリオということですが、もう一歩というところのようですが、これから、地球上から「根絶」するためには、天然痘とはちがった難しさがあります。
天然痘は、感染した人は免疫がない人は必ず発症するのですが、ポリオでは、はっきりとした症状の出る人は少なく、不顕性感染が多いのです。ポリオでは、麻痺患者が一人いると、周囲には百人程度の症状のない元気なポリオ患者がいることになります。この人たちは、ウイルスを増産しながら、元気に動き回り、ウイルスを多量に撒き散らします。
現在、日本などで使われている経口生ワクチンは、優れた効果をもったワクチンで、ポリオ制御に大きな力を発揮してきました。このワクチンのおかげで小児麻痺にならずに済んだ人は、いったい、どれぐらいいるのでしょうか。多くの小児麻痺になったかもしれない人は、このワクチンのおかげで何も知らずに、健康な人生を楽しんでいるはずです。すばらしいワクチンなのですが、ワクチンは弱毒化したポリオウイルスを使用するので、まれに弱毒ウイルスが野生を取り戻し、つよい神経毒性を持つことがあります。ワクチンを受ける人が少なくなると、野生化したワクチン由来のウイルスが流行する危険性があり、実際、ドミニカ、ハイチ、中国、フィリピンなどで、見られています。日本などのように、流行が制圧された国では、このような心配のない注射でおこなう不活化ワクチンに変更される必要があるのですが、日本ではまだ先になりそうです。現行の生ワクチンの接種率を高く保ち続けることが必要です。また、地球上には野生のポリオウイルスも残っており、国内にも入ってくる危険性はあります。
当院では、DPT(ジフテリア、百日咳、破傷風)ワクチンをできるだけ、早く受けるようにお薦めしていますが、それは、DPTワクチンのほうが緊急性が高いからで、できるだけ多くの人が、ポリオワクチンを受け続ける必要があります。
咳

2008/04/01
咳がひどいとつらいですし、夜など子供が咳き込んでいると、とても心配になりますね。いつまでも、咳が止まらないと、肺炎を起してしまうのではないかと不安になったりしますね。
つらくて、心配な咳ではあるのですが、”咳は肺の番人である”ともいいます。有害な物質やウイルスや細菌などを痰と一緒に肺や気管支から早く出そうと頑張っているのが咳です。咳は身体をまもるための大切な仕組みの一つなのです。咳が続くから、肺炎になるのではなく、肺炎にならないように、または、肺炎になった場合には早く治すために頑張っているのが咳なのです。頑張っているのだから、邪魔しなくても、いいようなものですが、防衛反応とはいっても、しばしば、やりすぎてしまったりして、睡眠が妨げられたり、消耗させられることも多いので、やはり治療する意味はあります。また、実際には放っておいてはいけない心配な咳もあります。
一般に、痰からからんだ咳というのは、あまり、無理に止めてはいけないのです。防衛反応と考えられますから、痰を出しやすいような薬を使ったり、水分をよくとるようにすると、痰が柔らかくなり、痰が出やすくなって、咳が楽になります。場合によっては、タッピング(手をお椀のように丸くして、手首のスナップをきかせて、気管支にそって、たたきます)が有効なこともあり、寝る前にしっかりと痰を出しておくと、夜中の咳が大分楽になります。
一方、咳が出ると立て続けに、咳き込みが続き、咳が止まらなくなってしまいこともあります。これは、しっかり咳を抑える薬を使う必要があります。どの咳の場合でも、タバコはよくないのですが、のどや気管支が敏感になっているので、室内での喫煙は厳禁です。
咳が何週間も続くと心配になりますが、咳がひどい風邪や気管支炎などの感染症の後に、感染は治まっているのに、いつまでも咳が続くことがよくあります。喘息とはまた違うのですが、感染のあとに気管支が敏感になって、温度の変化や騒いだり、笑ったりするだけで、咳き込んでしまうことがあり、時にはゼーゼーすることもあり、喘息に使う薬が有効なこともあります。
咳の続く病気には、気道異物など感染症以外にも、注意しなければならない病気もありますので、家族が禁煙しても、咳が続く時には外来で相談してください。
ムンプス(おたふくかぜ)難聴

2009/11/29
流行性耳下腺炎ともいいますが、おたふくかぜはツバをつくる耳下腺や顎下腺がはれて、痛みます。意外に軽く見られることが多いようですが、病気自体もなかなかつらいですし、いろいろと合併症も多彩で、子供も大人もかかりたくない病気です。
合併症では、無菌性髄膜炎が多く、高熱が続き、入院が必要となることがあります。思春期以降の男性がかかると、約25%に睾丸炎がおこり、痛みが強く、かなり悲惨です。女性では卵巣に炎症を起こすこともあります。
ところで、15,000例に1例ぐらいとまれだと考えられていた難聴の合併が、最近の調査では、1,000例に1例と、これまで考えられてきたよりも、10倍以上の罹患が確認された報告もあります。少なくとも従来、考えられていた程、まれではないと思われます。おたふくかぜは症状の出ない不顕性感染が多く、おたふくかぜの症状が出なくても、難聴の原因になることがあります。突発性難聴の5.7%~7.2%が、おたふくかぜの不顕性感染によるものといわれています。難聴はウイルスが内耳に入って炎症をおこし、高度の難聴を残します。ひどいめまいに悩まされることもあります。難聴は片方だけの耳におこることが多いのですが、まれに両側性のこともあります。
おたふくかぜによる難聴は、現在のところ、治療法はなく、予防接種によって、おたふくかぜを予防する以外にありません。予防接種は日本では希望者だけが自費で受けるのですが、定期接種で国民の多くが予防接種を受ける国では、おたふくかぜは、現在ではほとんど見られなくなり、おたふくかぜによる難聴も見られなくなってきています。おたふくかぜの予防接種をしても、かかってしまうこともありますが、これは最初から免疫が付かないのではなく、いったん獲得された免疫が時間とともに無くなっていくことが多く、やはり二回接種が望ましいと考えられます。おたふくかぜの罹患は3歳から6歳ぐらいまでが最も多く、ムンプス難聴は小学校低学年に多くみられます。(このズレはムンプス罹患時に難聴に気づかれず、後で難聴が判明しているのかもしれません。)予防接種の接種時期は2歳ぐらいまでに一回目の接種を行い、小学校に上がるころに二回目を受けるのが合理的であると考えています。実際、アメリカでは、MMRワクチン(麻しん、おたふくかぜ、風しん混合ワクチン)として、この時期に接種して、効果をあげています。
風疹

2009/11/29
オーストラリアの眼科医であるグレッグが、1941年(この年の12月に日本は太平洋戦争に突入しています)に風疹にかかった母親から、生まれた78名の先天性白内障の乳児の報告をしています。前年の1940年に風疹の大きな流行があったのです。これらの乳児の半数以上が先天性心疾患を合併していました。その後、多くの例が確認され、妊娠早期に母親が風疹にかかると、高率にお腹の中の赤ちゃんに先天性心疾患や白内障、難聴などの病気をおこすことがあり、先天性風疹症候群といわれています。
1964~1965年に、アメリカでは一年間に1,000万人をこえる風疹の大流行があり、この時、脳炎が2,000名、新生児死亡が2,100名、先天性風疹症候群が2万名にみられたという記録があります。その後、アメリカではMMR(麻疹、おたふくかぜ、風疹の混合ワクチン)を徹底して二回接種を続けることで、現在風疹はほとんどみられない病気となっています。
こどもが風疹にかかると、発疹やリンパ節が腫れるだけで、軽くすんでしまうことが多いので、ワクチンをやらないで子供のうちにかかった方が免疫が確実についてようなどと考える人もいるのですが、一人が風疹にかかると回りにウイルスをばらまいてしまい、いつまでも流行が治まりません。妊娠初期の人にうつしてしまうかも知れません。さらに、風疹は一度かかっても、再感染することがあります。
風疹がおこす最も深刻な病気は先天性風疹症候群ですが、6000例に一人ぐらいの割合ですが、脳炎をおこすこともあります。昔、同じ病院で働いていた若い医師が風疹脳炎にかかり、亡くなってしまったこともありました。血小板といって、血を止めるのに必要な血液の中の成分が、風疹によって減ってしまい、多量の鼻血がどうしても止まらず、耳鼻科医にも来てもらって、大変だったこともありました。
先天性風疹症候群という深刻な病気を防ぐためには、風疹の流行を防ぐしかありません。予防接種をやっている女性や、さらに、風疹にかかったことがある女性からさえも、先天性風疹症候群の赤ちゃんが生まれる可能性はあります。日本では、MR(麻しん、風しん混合ワクチン)ですが、男の子も女の子もみんなが二回接種することによって、風疹の流行や悲惨な病気を防ぐことが可能なのです。
麻しん(はしか)

2009/11/30
はしかは昔は一生に一度はかかる病気のように考えられていました。”初恋なんて、はしかのようなものさ”などと、昔持っていた英語の格言集にも載っていました。しかし、一方”命定め”といわれ、天然痘とともに、恐ろしい病気として恐れられてきました。
はしかは、ウイルスによっておこる病気で、免疫を持っていなければ、もちろん成人もかかります。成人のはしかは症状が重く、入院が必要なことが多いのです。もちろん、子供のはしかも高熱が続き、症状は重く、肺炎や中耳炎などの合併症も多く、1000人に一人ぐらい脳炎をおこします。10万人に一人とまれですが、SSPE(亜急性硬化性全脳炎)という重い病気をおこすことがあります。けいれんもおこしやすく、栄養状態の悪い国では、失明の原因となることもあり、絶対に子供にはかからせたくない病気です。
現在はしかは一生に一度はかかる病気ではなく、予防接種で予防できる病気です。しかも、インフルエンザとちがって、人にしかうつらない病気なので、予防接種を徹底すれば、地球上から根絶することも可能な疾患です。
最近までの日本では、麻しんワクチンも風しんワクチンも一回しか接種しておらず、一回しかワクチンをやらないと、はしかも風しんも流行を防ぐことはできないのです。日本以外の世界の先進国といわれる国では、二回接種を行っている国がほとんどで、二回接種が徹底している国では、はしかはほとんどみられず、SSPEなどの難病も激減しています。はしかの輸出国と批判されていた日本もやっと法律が変わり、平成18年4月から、はしかと風しんの混合生ワクチン(MRワクチン)の「二回接種」が導入されることになったのです。
はしかは重い病気です。小学校に入る前に二回接種を済ませておきましょう。本人が病気で苦しまないためだけでなく、病気にかかるとウイルスを周囲にばらまきますから、ワクチンをきちんと済ませておき事は子供を集団に入れる際の最低限の義務だと考えます。流行がなくならないと本当に病気から子供たちを守ることはできないのです。
今年の4月1日から、むこう五年間だけですが、MR(麻しん風しん混合ワクチン)の二回目を受けていない、中学一年生、高校三年生も公費で二回目のMRワクチンの接種を受けることができます。ぜひ、受けてください。
ヒブワクチン

2009/11/29
細菌性髄膜炎は乳幼児の最も重い病気のひとつですが、その原因の多くが、インフルエンザ菌b型(Hib=ヒブ)によるものです。インフルエンザ菌というと、インフルエンザウイルスと紛らわしいかも知れませんが、まったくの別物です。ウイルスの存在について知られていなかった時代に、インフルエンザの人から、たまたま見つかった最近をインフルエンザの原因と間違えて、インフルエンザ菌と名付けたのです。
インフルエンザ菌には、いろいろな種類があり、Hibという細菌は來膜(きょうまく)という多糖体に包まれており、Hib感染から守られるためには、この多糖体の対する免疫が必要なのです。ところが、2歳以下の子供はこの多糖体に対する免疫を作ることができません。幼い時に実際にHibによる髄膜炎にかかった子供さえ、多糖体に対する免疫を作ることができないのです。それならば、Hibのワクチンなど無理ではという気がしますが、多糖体に人に無害なたんぱく質をくっつけると、子供でも多糖体に対する免疫をつけることが可能なワクチンができるのです(結合型ワクチン)。これが、Hibワクチンです。
Hibワクチンは1988年に使われ初めてから、乳幼児のHib全身感染症は激減(98%減)し、過去の感染症とさえ言われるようになっています。Hibワクチンは世界中の多くの国々で使用され、大きな効果をあげています。WHOもその有効性と安全性を高く評価し、1998年にすべての国に対して、このワクチンを定期接種プログラムに組み入れることを推奨しています。現在、アジア、アフリカを含む100カ国以上の国で導入され、90数カ国以上の国で定期接種として、行われています。アジアでこのワクチンをやっていないのは日本と北朝鮮だけです。日本では毎年約500人の子供たちがHibによる髄膜炎にかかり、死亡率が約5%、回復しても2から3割の子供が脳などに後遺症を残すといわれています。
抗生物質の効かない耐性菌が増え続ける日本では、特に早期の導入が望まれるのですが、実際に使用できるようになるのは、まだ先になりそうです。
使用できるようになっても、当面は希望者のみの任意接種ということになり、規定どうり、4回接種すると自己負担額は合計約3万円となってしまいます、公費による定期接種化が切望されます。
ロタウイルス
2008/02/18
冬に流行する感染性胃腸炎(お腹にくる風邪)の代表的な原因となるウイルスで、5歳までには、ほぼすべての乳幼児が感染するといわれています。最近では、ノロウイルスが有名になって、ノロウイルスかどうか心配される方が多いようですが、実際にはロタウイルスのほうが症状としては重い傾向があります。感染力も強く、1~10個のウイルスが口に入るだけで、感染が成立してしまうとも言われます。潜伏期間は約2日と短く、発症後1週間はウイルスの排出は続き、感染源となります。
症状は突然、嘔吐を繰り返し、38度以上の発熱も見られることが多く、引き続き、ひどい下痢がみられることが特徴です。ノロウイルスは乳幼児の場合、下痢はみられず、嘔吐だけのことも多いのですが、ロタウイルスの場合には下痢の回数も多く、オムツから便があふれてしまうこともよくあります。便の特徴は”米のとぎ汁様”といわれるような白色便がみられることが典型的で、昔は”白痢”などとよばれたこともあるますが、必ずしも白色とは限らず、白っぽい黄色便や緑色便であることもよくあります。
昔にくらべれば、ロタウイルス感染症の症状は軽くなってきたとは言われますが、嘔吐や下痢がひどいため、脱水を起こしやすく、入院が必要となることもあります。合併症としては、下痢に伴って、無熱性けいれんを起すことがあります。まれに脳炎、脳症を起すこともあります。冬期の腸重積ではロタウイルスが関係していることも少なくないと言われています。(1998年米国で開発されたロタウイルスワクチンは腸重積というおもわぬ副作用によっていったん中止されました。)発展途上国を中心として、毎年60万人もの乳幼児が死亡しており、やはり、注意すべき感染症であることには変わりがなく、2006年にあらたに2種類の経口生ワクチンが開発され、多くの国で使われ始めています。日本でも小規模ながら、臨床実験が開始されるということです。
※腸重積;ウイルス感染などが引き金となって、大腸の中に小腸がもぐりこんでしまう病気で、血便や嘔吐、強い腹痛がみられます。
(リンク集の東京都こども医療ガイドのサイトのこどもの病気の基礎知識というところに大変わかりやすい図と解説があります。)
アデノウイルス
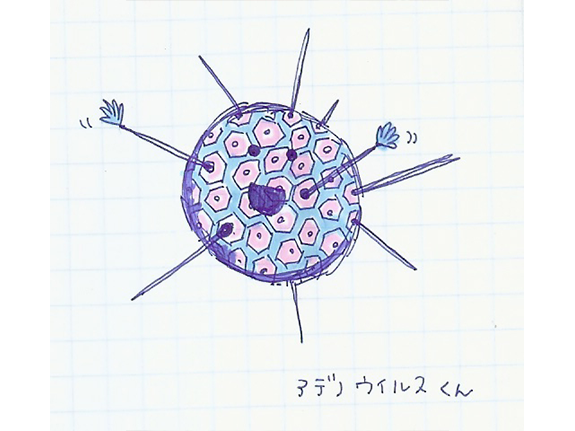
2009/11/28
アデノウイルスは日常的によくみられるウイルスで、種類(血清型)も多いので、お子さんが1回か2回ぐらいアデノウイルス感染症にかかったことがある方も多いかもしれません。高熱が続くため、心配になることが多いですね。
現在、血清型が51種類あるといわれ、症状もいろいろあるのですが、症状と血清型はある程度関連があるかといわれています。一番多いのが3型で、高熱が続き結膜炎と扁桃腺がみられ、高熱が続く咽頭結膜熱、いわゆるプール熱が典型的ですが、結膜炎がみられず扁桃腺炎だけで高熱が続くことも多いのです。(プールでうつるわけではなく、冬も流行します)現在は見られませんが、7型による重症肺炎が流行したこともあります。
症状はいろいろなのですが、扁桃腺炎と結膜炎以外にも、下痢や嘔吐のみられる胃腸炎や出血性膀胱炎などの原因になることもあります。血清型と臨床症状とは関係があると書きましたが、出血性膀胱炎の主因である11型が呼吸器感染をおこすこともあり、しばしば例外もみられます。
しかし、症状の特徴は39~40度の高熱が平均5日間ぐらい続くことと、結膜炎をおこすことがあり、感染力が強いことです。扁桃腺に白い膜がつく、滲出性扁桃腺が特徴的です。さらに、目が真っ赤だったり、目があかない程目やにがひどいなどの症状などがあれば、つよくアデノウイルス感染症が疑われます。特徴的なのどの所見があれば、ほぼ診ただけでわかりますが、現在では外来でも簡単に使える迅速診断キットがあり、かなり確実に診断できるようになってきました。
アデノウイルスは当然抗生物質はまったく無効です。現在のように、抗生物質が効かない耐性菌が大半を占める日本では、細菌感染の合併を予防するために、抗生物質を浸然と投与するのは意味がないばかりか有害です。高熱があるから抗生物質を念のために使うという医師は脱却しないと、ますます耐性菌が増え続け、いざという時に本当に困るのです。もっと、迅速診断キットは活用されるべきだと思います。正しく診断をつけることで、親御さんの不安を少しでも軽くでき、抗生物質の過剰使用を抑え、感染の拡大を防ぐことに役立つと考えられます。
集団免疫効果

2009/11/29
久しぶりにネルソンの小児科学(アメリカの代表的な小児科の教科書)を開いてみたのですが、麻疹(はしか)や風疹はもちろん、ムンブス(おたふくかぜ)も現在ではほとんど見られない病気であるとはっきり書いてあります。先日、このコーナーで取り上げたように、アメリカでは水痘(水ぼうそう)のワクチンを定期接種として実施し、水痘が激減し、水痘にかかる医療費も大幅に削減されていますが、さらに効果が不十分とみるや、二回接種を導入しています。近いうちにネルソンのテキストには水痘がもアメリカではほとんど見られない病気であると書かれることになるでしょう。
先週のこのコーナーでインフルエンザ脳症を取り上げましたが、かつて日本で広く行われていた学童のインフルエンザワクチンの集団接種が1994年に中止され、インフルエンザワクチンを接種する人が激減してから、インフルエンザ脳症やインフルエンザで死亡する人が増えてきていることが最近の研究で明らかにされてきていることをお話ししました。
インフルエンザはワクチンをやってもかかってしまうし、かかってしまっても薬があるから、やらないという人も多いのですが、抗ウィルス剤にたよっているとかならず薬の効かない耐性ウィルスが増えてきますし、脳症などの重い合併症は防ぐことはできません。ワクチンの効果は十分とはいえなくても、かつての学童の集団接種によって、集団免疫の力で多くの人が守られてきたのは事実です。乳幼児のインフルエンザワクチンも成人に比べると有効性は低いのですが、乳幼児も含めて、家族全員がワクチンを受けると、有効性が高くなることが実証されています。
以前は風疹は重くならないので、自然にかかったほうがしっかり免疫がついてよいと思っておられる方も少なくなかったようですが、風疹は一度かかったら、もう一生かからない”二度なし病”ではないのです。妊娠初期に風疹にかかるとお腹の中の赤ちゃんに心臓病や難聴などがみられる先天性風疹症候群がみられることがあるというのは有名ですが、風疹の再感染で発疹がみられなくても、先天性風疹症候群はみられます。やっと日本でもMR(麻疹、風疹)二種混合ワクチンの二回接種が始まりましたが、国民全体の免疫を高くして、風疹の流行をおさえなければ、お腹の赤ちゃんを風疹から守ること」はできないのです。
インフルエンザ脳症

2009/11/29
インフルエンザの最も重い合併症で、日本では毎年約100~500人がインフルエンザ脳症にかかっていると推定されています。その大部分は1~5歳の幼児が発症しています。けいれん、意識障害、異常言動や異常行動などがみられ、他のウィルスが原因で起こる脳症よりも重く、死亡率が高く、助かっても後遺症を残すことも多いのです。
脳症というのは脳炎のように、脳の中にウィルスが直接入り込んで炎症を起こすのではなくて、主にサイトカインなどの生体防御にかかわる物質のために血管が傷害を受け、血管の外に水分が漏れて脳が腫れるために起こることが多いからです。決して高熱のために脳細胞が傷害されて脳症になるのではありません。だから解熱剤を使って、一生懸命に熱を下げようとしても脳症になるのを防いだりすることはできません。それどころか、強い解熱剤は脳症になった場合の死亡率を高くする可能性があります。(インフルエンザと解熱剤を取り上げた時にお話ししましたので、覚えておられる方もいるかもしれませんね。)
かつて日本では学童を中心にインフルエンザのワクチンの集団接種が行われていました。インフルエンザによる死亡が問題となり、インフルエンザ脳症が多数みられるようになったのは1994年学童の集団接種が中止され、予防接種をやる人が激減してからです。日本の学童の集団接種は無駄だということで、当時はさんざん批判されたのですが、集団免疫効果によって、乳児や高齢者も含めて多くの人が守られていたということが最近の研究で明らかにされています。
インフルエンザ脳症は治療法の改良もみられ、致死率も30%から10%まで改善されたとはいえ、依然として致死率も高く、生存者にも深刻な後遺症を残す例も少なくありません。インフルエンザの重大な合併症であることには変わりがありません。現在にワクチンはその効果に限界はあっても、多くの人がワクチンを受けることで救われてきたのも事実です。ぜひ、一人でも多くの方にインフルエンザワクチンを受けていただきたいと願っています。現在、可能な最良のインフルエンザ対策は、やはり一人でも多くの方がワクチンを受けることです。
水痘(水ぼうそう)
2008/01/16
水痘は赤ちゃんから大人までかかるごくありふれた病気ですが、麻疹(はしか)などに比べると軽症で済むことが多いので医師の間でも軽い病気であると考えられる傾向があります。
水痘ウィルスに感染すると、水泡を伴う発疹がみられ、体幹を中心に次々に広がっていきます。だいたい十日間ぐらいで、ぜんぶカサブタになって、治ります。発疹はとても痒く、発疹が沢山みられる子供には高熱がみられることが多いです。抗ウィルス薬(ゾビラックス、ビクロックスなど)を内服すると軽く済みます。
しかし、本当はこれで終わるわけではありません。健康な子供でも水痘が治った後も何年間も年十年間も神経節の中に、水痘ウィルスはかくれていて、体調が悪く、免疫力が落ちたような時に神経にそって出てきて、とてもつらい帯状包疹を起こすことがあります。後に神経痛が残り、症状がひどくてなかなか治らないことがあります。(ひどい帯状包疹の神経痛のつらさは経験した人でないとわからないと思います。)
白血病やネフローゼ症候群などで大量のステロイドを使用していたり、免疫力の低下している人にうつると大変重症になってしまいます。
米国では、1995年のワクチン導入以前には、年間約400万人の水痘患者があり、10,500~13,500人が合併症により入院、100~150人が死亡しています。しかも、多くは免疫不全のない健康な人といわれています。麻疹ほどでないにしても決して軽い病気と侮ることはできません。
日本で開発されたワクチンですが、日本では水痘は軽い病気で子供の時にかかっておいたほうがよいなどと、医師ですら考える人がいたり、自費でしかも高額であるために接種率は低迷しています。しかし、すでに米国、韓国、カナダなど世界数十カ国において、定期接種として採用され、水痘患者の激減など、その有効性が高く評価されています。(水痘患者が激減すれば、当然将来は帯状包疹も激減します。)さらには、米国では入院等にかかる医療費が大幅に節減されています。最近では米国では水痘ワクチン1回接種法の限界を認識し、水痘ワクチンの2回接種法を開始しています。(本当にスゴイです)1回接種で重症化は100%防げますが、水痘の制圧には2回接種が必要です。水痘ウィルスがいなくなれば、水痘で重症になったり、なくなったりする子供がいなくなり、将来子供たちが重い帯状包疹で苦しむこともなくなります。どのワクチンでも個人が受けるだけでは限界があり、定期接種としてみんながワクチンを受けると流行がなくなり、みんなが病気から守られることになるのです。日本でも一部の地域(水戸市、気仙沼市、足立区、品川区など)で定期接種が始まっており、日本でも水痘ワクチンの2回接種法が定期接種として定着することが望まれます。このまま、抗ワクチン薬にたよった医療を続けていると、抗生物質やタミフルでも一部すでにみられるように、薬の効かないウィルスが増え続けることになります。日本で水痘ワクチン2回接種法が導入されれば、子供たちの健康が守られると同時に大幅な医療費の削減につながるはずです。
インフルエンザと解熱剤
2008/01/09
インフルエンザのように高熱が続く病気では、高熱が続くと脳に障害が残ったり、熱そのものによって病気が重くなってしまうのではと心配になる方が多いと思います。少なくとも高熱をそのままにしておいてはいけないと考えたり、熱が続いているとかわいそうだから、早く熱を下げて楽にしてあげたいと思うのは自然であると思います。
しかし、インフルエンザウィルスなどの多くの病原体は熱に弱いのです。例えば、お年寄りの場合にはあまり急に高熱が出ないことも多く、こうなるとイフルエンザウィルスにとっては好都合で、大いに暴れ、肺炎などの合併症をおこしたり、重くなってしまうことがあります。熱を出すことはインフルエンザウィルスから身体を守るための大切な反応の一つでもあるわけです。子供が高熱で苦しんでいるのはかわいそうですが、自分の熱を出して、一生懸命にウィルスと戦っているのです。せっかく頑張っているのに、解熱剤を使って邪魔をする必要は基本的にはないと考えられます。しかし、頑張り過ぎてしまうと参ってしまいますよね。解熱剤を使って少し楽になると、水分が取れたり、ゆっくり休めるようになり、つらそうなら解熱剤を使うのは悪いことではありません。しかし、解熱剤で病気が治せたり、脳症が防げたりするわけでは絶対にありません。
ところでインフルエンザの場合には使う解熱剤の種類にも注意が必要です。解熱効果の強い薬(ジクロフェナクナトリウムなど)はインフルエンザ脳症を発生した場合には致命率が高くなる可能性があり、特に子供の場合には強い解熱剤は薦められません。インフルエンザに使う解熱剤は通常小児科でよく使うアセトアミノフェン(カロナール、アンヒバ座薬など)がお勧めです。基本的に子供の方が大人よりも熱には強いのですが、40度ぐらいになるとさすがにつらいです。解熱剤を使っても熱が下がらないといわれる方は多いのですが、熱が下がりきらなくても、39度前後までさがればかなり楽になります。インフルエンザ脳症についてはまた別の機会にお話ししましょう。
嘔吐・下痢の治療
2008/12/31
ノロウィルスのどによる吐く風邪が流行っているので、外来を受診された方も多いかと思います。病院に行くと大抵の場合、
①吐き気止め(座薬または飲み薬)
②整腸剤
③下痢止め
④経口補液剤(ソリタT2など)など
が処方されることが多いですが、今日のお話は吐く風邪や下痢の治療で、これらのうち、どれが大切かを考えてみようということです。
子供が何回か吐いて元気がないと、何か重い病気ではないかとか、脱水になってしまうのではと心配になってしまいますが、嘔吐とか下痢はもともと身体にとって有害な物質や病原体やウィルスを少しでも早く身体の外に出してしまおうとする身体を守るための反応です。するとそんなに緊急に強力に嘔吐や下痢を止めることはないと考えられます。しかし、有害なものを体外に出すのにそんなに何回も激しく吐く必要は必ずしもないわけで、防衛反応とはいえ、しばしばやり過ぎてしまうので、吐き気止めを使うことに意味があるのです。下痢も同様に考えられますが、腸の動きを止めてしまうような強力な下痢止めは使うべきではありません。
腸内細菌は腸の中の環境を整える上で重要で、整腸剤は意味がありますが、そんなに緊急性があるものとは考えられません。
したがって、処方された薬の中で一番大切なのは④経口剤が正解です。特に子供は液体成分の出入りが激しく、脱水になりやすいというのが特徴です。脱水にならないように対策を立てることは重要です。ここで登場するのが経口剤で、なかなかスグレモノです。スポーツドリンクはナトリウム濃度が低すぎて、脱水の治療には適していません。外来で処方されるソリタ顆粒は適切なナトリウム濃度と糖分の組み合わせになっており、吸収が早く、負担にならず、吐きにくいのです。上手に使えば点滴したのと同様の効果が期待されます。味はかなり工夫されてよくなっていますが、ナトリウム濃度が高いため、塩味が少しして嫌がられることがありますが、繰り返し指摘されているように、脱水のある子供は必ず飲みますし、他の甘い飲み物をあげなければ、必ず飲みます。一度にたくさん飲ませないで、少しずつ時間をかけて与えます。吐いている間は水分を、吐き気が治まったら食事を与えます。
タミフル

2009/12/01
昨年はインフルエンザの治療薬タミフルを内服後、異常行動や転落事故がみられたという衝撃的な事例が多数報道され、タミフルと転落事故を含む異常行動との因果関係が問題になっています。
タミフルはインフルエンザウィルスを殺す薬ではありません。インフルエンザウィルスは気道の細胞の中で増えて細胞から出ていき、次にの細胞の中に入って増殖し、次から次へとインフルエンザのウィルスは増え続けます。タミフルはウィルスが細胞から出ていくのを邪魔するのです。ウィルスはタミフルによって、何時までも細胞の表面から動けなくなってしまうので、感染が広がらず、早く熱が下がったり楽になるのですが、ウィルスは身体の中でちゃんと生きています。
当院では、次のような理由から、タミフルと異常行動の因果関係は否定的であると考えています。
1)報告された大多数の例がタミフル内服1~2回目の早期に異常行動を起こしており、薬物中毒とは考えにくい。また、この時期はウィルスは生きており、ウィルスそのものによる症状の可能性が高い。
2)異常行動を起こした患者の脳や髄液からタミフルが検出された例はなく、通常の投与量では脳にタミフルは移行しない。
3)インフルエンザの患者にタミフルを投与してもしなくても、異常行動の出現頻度に差がみられない。
4)タミフルを内服していないインフルエンザ患者でも転落死を起こしており、タミフルが使用されるようになった2001年以降も若年者の転落事故は増えてはおらず、むしろ減少している。日本では世界に例がないほど多量にタミフルを消費しており、本当に因果関係があるのなら、タミフル導入後転落事故は増えるはず。最近では1998年にインフルエンザの大流行がみられたが、転落事故のピークはこの年に一致している。
5)厚生労働省の作業グループによる睡眠実験では健康成人にタミフル服用後の睡眠時脳波の変化などを調べたところ、タミフル服用の有無と脳波の変化の関係は見られなかった。(中間報告)
結局、インフルエンザという病気そのものによって、異常行動をはじめとする神経症状を起こすことがあり、タミフルを内服しても、神経合併症は防げないと考えられます。タミフルを内服してもしなくても、インフルエンザにかかった最初の二日間は少なくとも一人にしないで、気をつけてみてあげることが大切です。さらに、タミフルを多量に使用し続けると必ず薬の効かない耐性ウィルスが増えてきます。やはり、インフルエンザ対策は基本はワクチンです。
RSウイルス

2009/08/25
聞き慣れない名前かも知れませんが、乳幼児ではきわめて重要で、かつポピュラーなウィルスです。生後2歳までにほとんど100%の子供がかかり、約半数の子供が二度目の感染を経験するといわれています。先々週お話しした仮性クループや気管支炎や肺炎、喘息そっくりな症状がみられる急性細気管支炎など呼吸器疾患を起こす代表的なウィルスです。寒い時期に流行することが多く、10月ごろからボツボツみられ、12月に流行のピークがみられます。
症状ははじめ鼻水がみられ、やがて咳がひどくなり、ゼイゼイすることがあります。乳幼児の約1%~3%が重症化し入院が必要となるといわれています。母親から抗体をもらっているはずの新生児からかかり、一度かかっても、免疫が十分できず、何度もかかることがあります。年長児や成人もかかりますが普通の風邪で終わる事が多いのです。しかし、お年寄りでは重症化する事があり、注意が必要です。小さく生まれた赤ちゃんや慢性肺疾患や先天性心疾患をもっていつ乳幼児では重症化しやすく、入院が必要となる事が多いので、特別な抗体(パリビズマブ)を注射します。本当ならワクチンを使いたいのですがうまくワクチンが作れないのです。パリビズマブは優れているのですが、欠点はおそろしく値段が高く、何回も注射しなければならないのです。
感染経路は、飛沫感染もしますが、鼻水にも多量のウィルスが含まれており、鼻水のついたものを触ることでも感染します。手に付いたウィルスによって感染する事が多く、手洗いが大切です。感染症予防の基本はやはりよくてを洗うことです。
ホームページでご紹介しているRSウィルスの患者数は典型例で迅速検査で陽性になったものだけです。ここだけの話ですが、外来でのRSウィルスの迅速検査は保険で認められていません。つまり、いくら検査してもすべて医療機関の持ち出しとなり、収入にはならないのです。当院で、収入にならないのに、かつ子供に嫌な思いまでさせて、たくさん検査するのは正しい診断をつけるのは色々な意味で患者さんにもメリットが大きいし、余分な抗生物質を使いたくないと考えるからです。もちろん、RSウィルスに抗生物質など効きません。それではまた来週お会いしましょう。サヨナラ、サヨナラ、サヨナラ…(淀川 長治調で読んでください。若いおかあさんはしらないかな)
麻疹(はしか)
2007/11/02
今年は東京でも麻疹が流行って大学が休校になったりしてマスコミをにぎあわせましたが、実は今年にかぎらず、時々流行は起こっていたのです。
麻疹は感染力が強く、高熱が続き、それ自体つらい病気ですが、熱性けいれんをおこしやすく、脳炎や肺炎などの重い合併症をおこしたり、極めてまれではあるのですが、何年も経ってから重い神経障害がゆっくりを進行する亜急性硬化性全脳炎(SSPE)がおこることもあり、子供も大人にも絶対かかってほしくない病気です。全くの免疫のない成人がかかると重くなって入院が必要となることが多いのです。
麻疹は基本的にワクチンで予防できます。昨年から麻疹と風疹の混合ワクチン(MRワクチン)で二回接種することになりました。長い間日本では麻疹と風疹を別々に単独で一回だけ接種していましたが、世界中の先進国といわれる国で麻疹のワクチンを一回しかやっていないのは日本とイタリアだけだったのです。イタリアも二回摂取することになり、一番遅れて日本もやっと昨年から二回接種をすることになったのです。
一回接種だと麻疹は95%の人には免疫ができますが、5%の人には免疫ができません。免疫が出来なかったひとがある程度たまってくると小流行がおこるのです。また一回接種では10年間ぐらいしか免疫は持たないのです。二回接種すると免疫が出来なかった人にも免疫がつき、免疫が落ちてきて人にもさらに強い免疫をつけることができます。二回接種をしている国では麻疹はほとんどみられなくなっています。二回接種を世界中で徹底すればかつての天然痘のように地球上から消滅させることもできます。ワクチンだけで個人を守るのは限界があり、流行をなくすことが大切です。
次回はRSウィルスを取り上げる予定です。
百日咳

2007/10/19
赤ちゃんが顔を真っ赤にしてせき込み、せき込み始めると止まりません。夜もひどい咳き込みのために寝れず、朝には瞼もむくんでいます。余りに咳き込みがひどいため、顔に皮下出血がみられたり、白目に出血が見られることもあります。本当につらい日々が延々と続きます。
百日咳の典型的な症状ですが、赤ちゃんが小さければ小さいほど症状は重く、さらに無呼吸発作や非常に重症な百日咳脳症をおこしたりします。百日咳のお子さんを入院や外来で何人も診察してきましたが、本当につらく重い病気で心配です。ワクチンで予防できる病気なのでぜひ少しでも早くワクチンを受けさせていただきたいと常々思っています。ワクチンは生後3ヶ月から受けられます。
百日咳のワクチンは破傷風をジフテリアと一緒にDPT三種混合ワクチンとして摂取します。昔はDPTの百日咳の成分で重大な副作用が問題になったこともありましたが、現在のワクチンは無細胞性ワクチンで百日咳の菌体成分がすべてワクチンに入るのではなくて、免疫をつけるのに必要な成分だけを厳選してワクチンに入れてあるのできわめて安全性が高く、安心して接種できます。非常に安全性が高く、優秀なのでアメリカでも真似をしているくらいです。
先日の朝日新聞にも載ったのでご存じの方も多いかと思いますが、年長児や成人に百日咳の流行がみられ、これが赤ちゃんへの感染源として大変に心配です。年長児や成人の百日咳は症状も検査データも典型的ではなく極めて分かりにくいのです。赤ちゃんは大変に危険な状態におかれていると考えられるわけですから、ぜひとも早くワクチンを受けていただきたいと思います。
ポリオワクチンは季節限定なので先に受けなければならないと考える方も多いですが、先週もお話したように、ポリオワクチンはまだ受けなければならなのですが、ポリオは事実上日本ではみられず、土俵際まで押し切られ、徳俵に足がかかった状態なので、DPTワクチンを優先させる方が現実的です。
手足口病
2007/09/29
発疹(ブツブツ)がみられる病気は麻疹は水ぼうそうなどの他にも風邪のウィルスなどでもよくみられます。しかし、手のひらや足の裏に発疹がみられることは少ないのです。人間でも変わったことをする人がいるように、ウィルスでも変わったことが好きなものもいるようで、手のひらと足の裏に発疹がみられ、ついでに口内炎もつくるウィルスがいくつかあります、特長的なので、症状をそのまま並べて、手足口病と呼びます。小児科らしくてシンプルですよね。
原因となるウィルスはヘルパンギーナなどの夏風邪の原因となる腸管ウィルス(エンテロンウィルス)の仲間です。エンテロンウィルスにはたくさんの種類があり、現在の新しい検査方法では90種類以上見つかっており、多彩な症状がみられますが、ヘルパンギーナや手足口病もその一つといえます。
普通は変わっているだけで、熱もほとんど出ない軽い病気と考えられていましたがマレーシア、台湾で重症例が多発し、大阪でも3名の子供が亡くなるなど脳炎や肺水腫など重大な合併症を起こすことがあることが分かってきました。手足口病になっても普通はそんなに心配することはないのですが、頭痛や高熱や極端に元気がないなどの症状があるような時には注意が必要ですね。軽い感染症でもウィルスは”ナメタラアカン”ということです。
食中毒の予防

2009/11/29
先週は病原性大腸菌のお話でしたが、今回はその予防についてです。病原性大腸菌、特にO-157などのようにベロ毒素をもった大腸菌は症状も重いですが、感染力も非常に強く、多くの細菌性の食中毒では細菌を100万個単位で摂取しないと感染しませんが、O157はわずか数10個程度の菌量で症状がでるといわれています。感染源は牛の糞便が最も多く、十分調理されていない牛肉製品(ハンバーガーやサンドイッチ)なども原因食品として多いですが、牛タタキやイクラやサラダ、浅漬けキムチ、野菜、果物、井戸水などが原因食品となった例があり、いろいろな食品が病原体に汚染されている可能性があります。
1)手洗いの励行
すべての感染症予防の基本です。食事の前、トイレの後、調理の前など石鹸と流水でよく手を洗います。感染力が強いので、食物から感染するだけでなく、ヒトからヒトへの二次感染もよくみられます。
2)食品に対する注意
大腸菌は熱に弱いので、十分に加熱すると安全です。しかし、ハンバーガー程度の加熱では集団感染になった例があります。
生肉の調理をしたまな板、包丁などはそのまま他の料理に使わないで、よく洗った後、熱湯などでよく消毒します。生肉を扱ったら、流水で、よく手を洗います。
野菜など生で食べる場合には流水でよく洗います。ブロッコリーなどのように複雑な形をしているものはゆでるなどしてよく加熱します。
焼き肉の時は、生肉を取るはしと食べる時に使うはしを別々にします。
次回の更新は連休のため、9月25日(火)の予定です。
病原性大腸菌O157

2009/12/01
大腸菌は動物や人間の腸の中に普通にいる菌ですが、なかには人間に悪さをするものもあり、病原性大腸菌といわれます。もともと大したワルではないのですが、いつの頃からか、とんでもない毒素を持っている菌があらわれたのです。この毒素はベロ毒素といってほとんど赤痢菌のもっている毒素と同じで、一説によると一種のウィルス(バクテリオファージ)がおとなしい大腸菌に赤痢菌の毒素を持ち込んだとも考えられています。
病原性大腸菌は細胞膜にある糖抗原(O抗原)によって分類されていますが、O1、O16、O111など180種類以上知られています。ベロ毒素を持っているのは断然O157が多く、O157でもベロ毒素を持っていないのはたいしたことはありません。
ベロ毒素は赤痢の毒素とほぼ同じで典型的なO157の胃腸炎の症状はほとんど赤痢です。発熱することは少ないのですが、血液そのもののような血便と激しい腹痛がみられます。症状も重いのですが、溶血性尿毒症候群(HUS)といって、貧血と急性腎不全を起こすことがあります。少量の菌数で感染が成立し、強い感染力を持っています。
埼玉県の幼稚園で井戸水が原因で集団感染がおこり、二人の園児がなくなったり、堺市を中心として大規模な集団感染がおこってから、10年以上経ちますが、あの当時の新聞の切り抜きをみるといかに激しい衝撃が日本中を襲ったか、あらためて思い知らされます。食中毒はばかにならない面があります。今年は例年になく病原性大腸菌O157が多く検出されています。9月10月の食虫毒は多く、これからも注意は必要です。食中毒はまず予防です。来週は食中毒の予防のお話です。




